La douleur chronique n’est pas un phénomène unique. Elle peut évoluer en plusieurs stades, selon la manière dont le système nerveux réagit et s’organise.
👉 Comprendre dans quel stade vous vous situez est essentiel pour agir efficacement.
| Critère | Stade 1 – Amplification | Stade 2 – Auto-entretien |
|---|---|---|
| Cause | Réelle (lésion, contrainte) | Non identifiable ou secondaire |
| Mécanisme | Amplification d’un signal | Production autonome du signal |
| Système | Hyper-réactif | Auto-entretenu |
| Métaphore | Haut-parleur trop fort | Disque rayé / programme en boucle |
| Objectif thérapeutique | Réduire la sensibilité | Reprogrammer le système |
Dans cet article, nous allons nous concentrer sur le stade 2 où la douleur devient indépendante de toute cause apparente et s’inscrit dans le fonctionnement du système nerveux.
Partie 2 : Quand la douleur devient autonome : la déprogrammation neurosensorielle
Comprendre le stade avancé où le système nerveux produit la douleur… sans déclencheur
Introduction : Le stade où tout bascule
Dans notre précédent article, nous avons vu comment le système nerveux peut s’hypersensibiliser (Stade 1) : il amplifie les signaux douloureux, comme un haut-parleur réglé trop fort. Mais dans 10 à 30 % des cas de douleurs chroniques (Apkarian et al., 2021), un seuil critique est franchi : la douleur ne répond plus à la logique « stimulus → réaction ».
Elle apparaît spontanément, persiste au repos, ou migre sans explication mécanique.
Exemple : Un patient guéri d’une hernie discale continue à souffrir de douleurs lombaires… alors que son IRM est normale.
C’est le Stade 2 : la déprogrammation neurosensorielle, où le système nerveux fonctionne en autonomie, comme un programme informatique qui tournerait en boucle sans entrée utilisateur.
À ce stade, il ne s’agit plus d’une simple dérégulation du signal, mais d’un changement de nature du système : le système nerveux central ne répond plus à une information — il fonctionne comme un système auto-organisé capable de produire sa propre activité.
Ce basculement correspond à ce que certaines approches en neurosciences décrivent comme un passage d’un système réactif à un système prédictif autonome, dans lequel le cerveau génère des hypothèses de perception indépendamment des entrées sensorielles (Friston, 2010 ; Edwards et al., 2012).
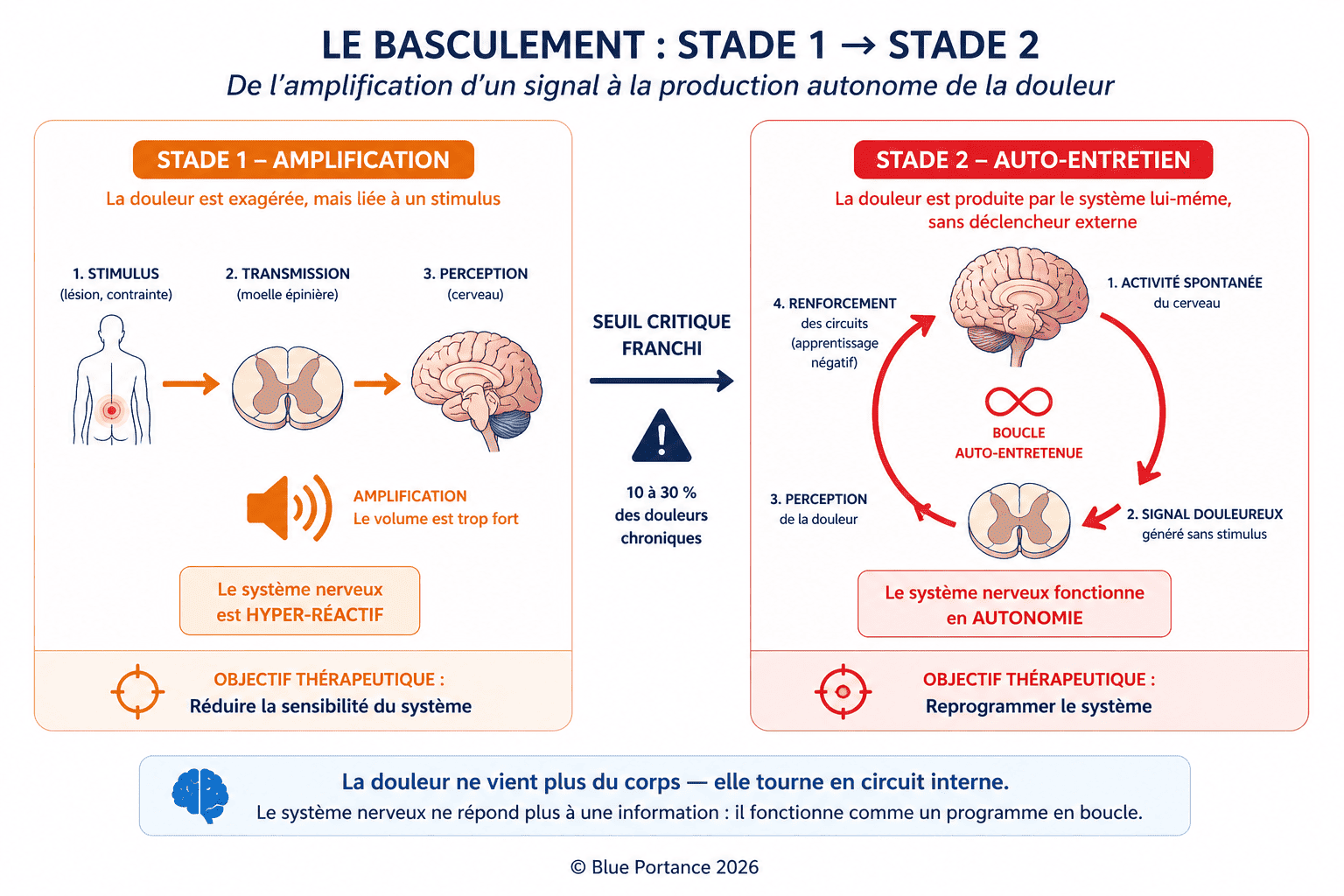
1. La rupture : quand la douleur se détache de la réalité mécanique
1.1. Le signe distinctif du Stade 2
Contrairement au Stade 1 (où la douleur est exagérée mais liée à un stimulus), ici :
- Aucun déclencheur identifiable : La douleur surgit sans mouvement, sans pression, parfois même la nuit.
- Décorrélation temporelle : Elle peut persister des mois après la guérison d’une lésion (ex. : douleur post-chirurgicale).
- Migration inexpliquée : Elle change de localisation sans raison mécanique (ex. : douleur qui passe d’un bras à l’autre).
« Au Stade 2, le système nerveux ne traite plus l’information : il la génère. » — Vania Apkarian, Nature Reviews Neuroscience (2016)
Ce phénomène s’inscrit dans un cadre plus large de codage prédictif (predictive coding) : le cerveau ne se contente plus de traiter les signaux sensoriels, il anticipe et génère des perceptions en fonction de modèles internes construits par l’expérience.
Dans ce contexte, la douleur devient une prédiction dominante, maintenue même en l’absence de confirmation périphérique (Clark, 2013 ; Büchel et al., 2014).
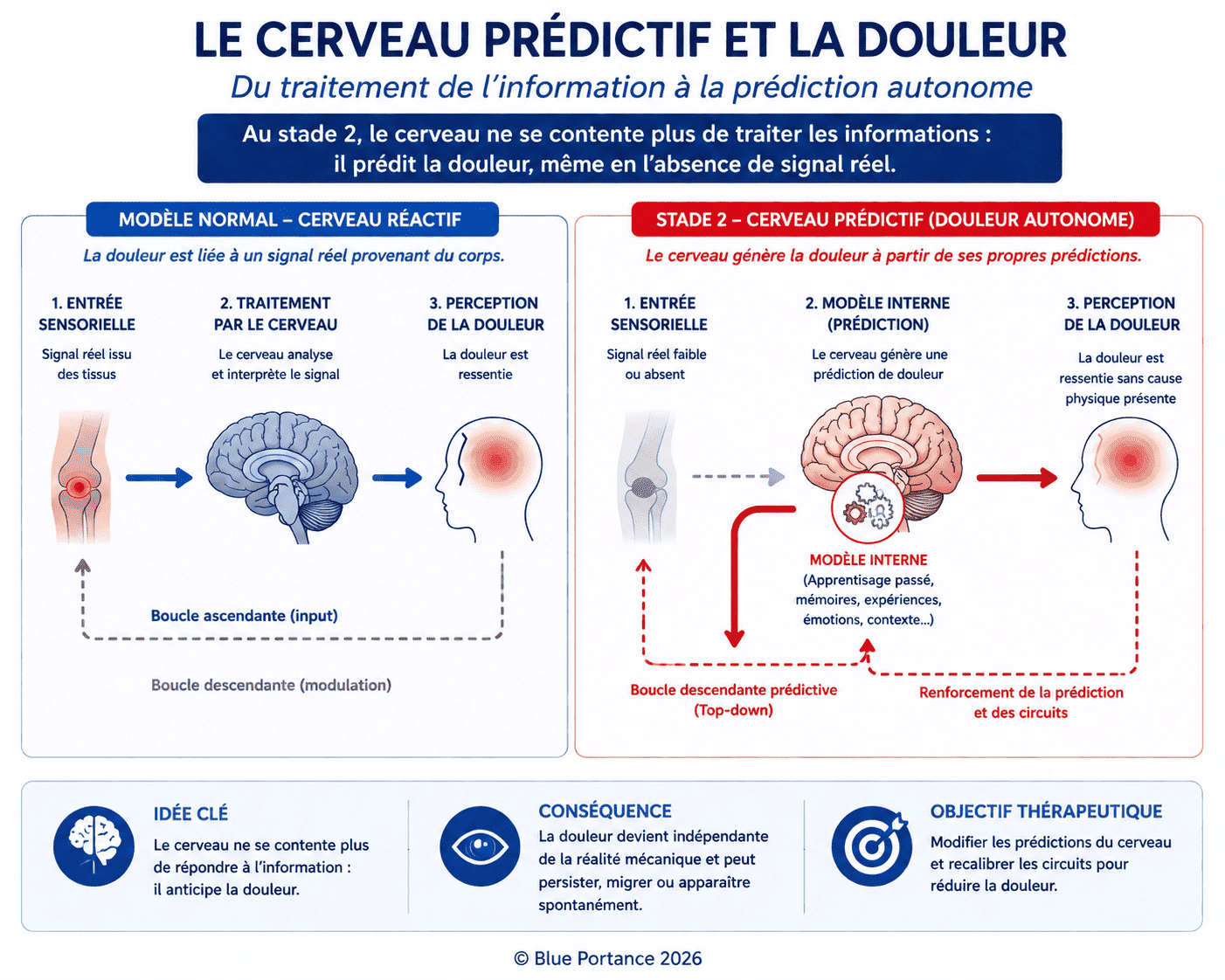
1.2. Preuves scientifiques de l’autonomie du système
- IRM fonctionnelle : Des études montrent une activation cérébrale spontanée dans les zones de la douleur (cortex somatosensoriel, insula) en l’absence de stimulation (Baliki et al., 2012).
- Études sur la moelle épinière : Des neurones de la corne dorsale (qui transmettent la douleur) peuvent s’auto-activer après une sensibilisation prolongée (Latremoliere & Woolf, 2009).
👉 Cette formulation renvoie en réalité à un état d’hyperexcitabilité du réseau spinal : certains neurones présentent une activité spontanée ou facilitée, même en l’absence de stimulation périphérique directe (Woolf, 2011).
Cas cliniques : Des patients avec des membres fantômes douloureux (après amputation) ressentent des douleurs… alors qu’il n’y a plus de nerfs pour les transmettre (Flor et al., 2006).
2. Les mécanismes uniques de la déprogrammation neurosensorielle
2.1. La moelle épinière en « mode générateur »
Au Stade 1, la moelle épinière amplifie les signaux. Au Stade 2, elle les produit :
- Phénomène de « wind-up » : Une stimulation unique déclenche une réponse prolongée (comme un écho qui ne s’arrête pas).
- Neurones « hyperexcitables » : Certains neurones de la moelle déchargent spontanément, même sans input périphérique (Woolf, 2011).
- Perte des mécanismes inhibiteurs : Les systèmes qui freinent normalement la douleur (comme les interneurones GABAergiques) deviennent déficients (Zeilhofer et al., 2012).
Dans cette configuration, la moelle épinière peut présenter une activité persistante liée à un état d’hyperexcitabilité du réseau spinal.
Ce type de fonctionnement, caractérisé par une activité maintenue en l’absence de stimulation périphérique directe, est décrit dans la sensibilisation centrale (Latremoliere & Woolf, 2009 ; Woolf, 2011).
👉 Par analogie, certains circuits neuronaux sont capables de produire une activité rythmique autonome (central pattern generators), ce qui suggère que la douleur chronique pourrait, dans certains cas, relever d’une logique de circuit auto-entretenu plutôt que d’un simple excès de signal.
Conséquence : Le cerveau reçoit des signaux fantômes, comme si le corps envoyait des SOS… alors qu’aucune menace physique identifiable ne justifie leur persistance.
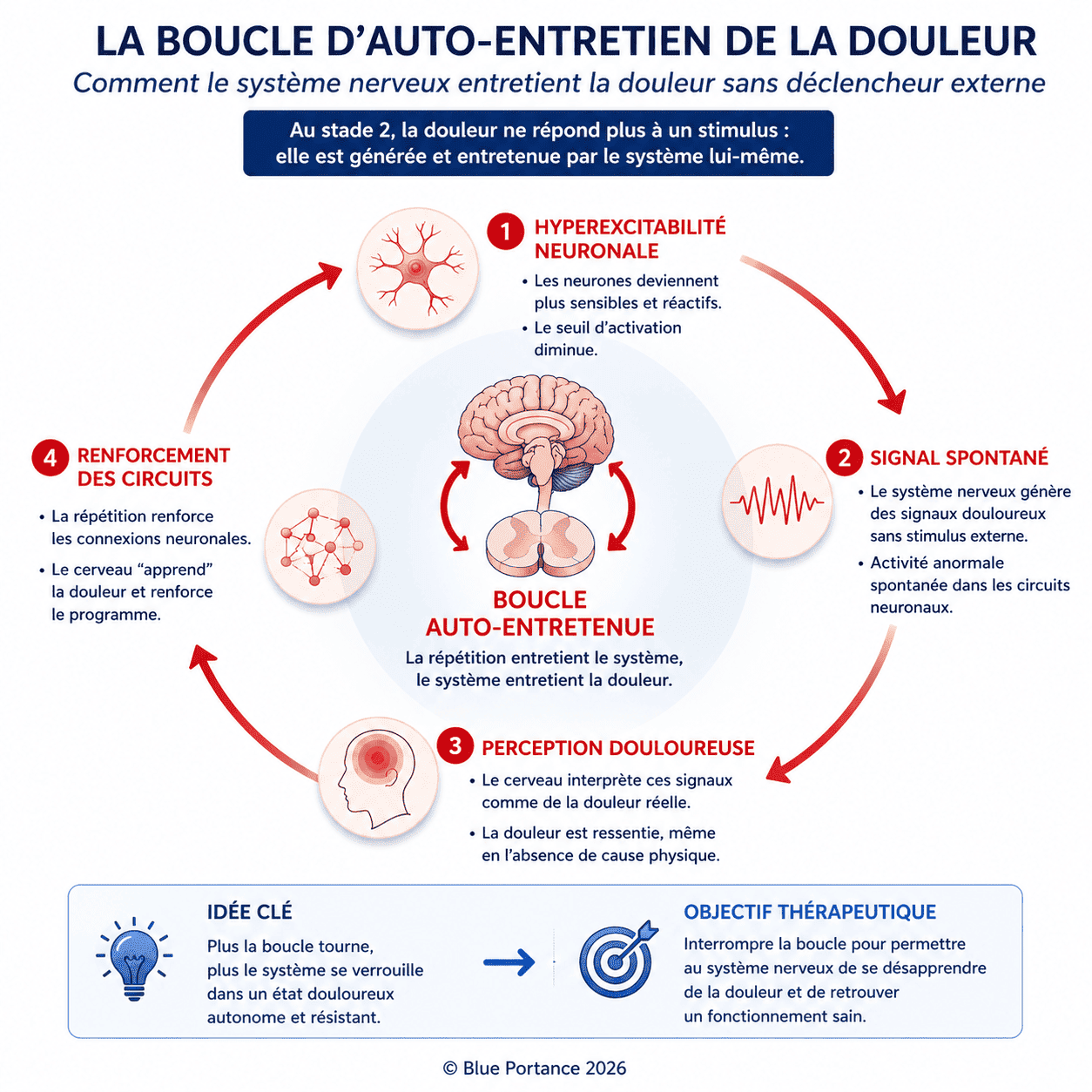
2.2. Le cerveau : de l’amplification à la génération
Trois zones cérébrales jouent un rôle spécifique au Stade 2 :
| Zone cérébrale | Rôle au Stade 1 | Rôle au Stade 2 | Preuve scientifique |
|---|---|---|---|
| Amygdale | Amplifie la peur de la douleur | Génère une anticipation douloureuse | Vachon-Presseau et al., 2016 |
| Cortex préfrontal | Modère la perception | Perd sa capacité à inhiber la douleur | Lorenz et al., 2003 |
| Hippocampe | Mémorise l’expérience douloureuse | Recrée la douleur comme un souvenir | Apkarian et al., 2009 |
Ces modifications s’inscrivent dans une reconfiguration des réseaux cérébraux de repos, notamment du Default Mode Network (DMN), dont l’activité est altérée chez les patients douloureux chroniques (Baliki et al., 2008).
👉 Le cerveau ne “réagit” plus à la douleur : il l’intègre dans son fonctionnement de base.
Exemple concret :
Un patient qui a eu mal au dos en soulevant un objet lourd peut, des années plus tard, ressentir une douleur rien qu’en voyant quelqu’un soulever un carton (activation de l’amygdale par mémoire émotionnelle).
Ce phénomène illustre un mécanisme de généralisation associative, dans lequel des stimuli neutres deviennent capables de déclencher une réponse douloureuse par simple activation des réseaux mnésiques et émotionnels (Apkarian et al., 2011).
2.3. Le corps : un entretien involontaire
Même si le système est autonome, le corps alimente encore la boucle via :
- Les fascias :
- En état de tension chronique, ils envoient des signaux de pression constante aux nerfs (Langevin, 2006).
- Exemple : Un fascia thoracique raide peut compresser les nerfs intercostaux, entretenant un signal douloureux.
- Le système immunitaire :
- Une inflammation de bas grade (même non détectable par les analyses) peut sensibiliser les neurones de la moelle épinière (Grace et al., 2016).
- Le système endocrinien :
- Le cortisol (hormone du stress) en excès augmente l’excitabilité neuronale (McEwen, 2003).
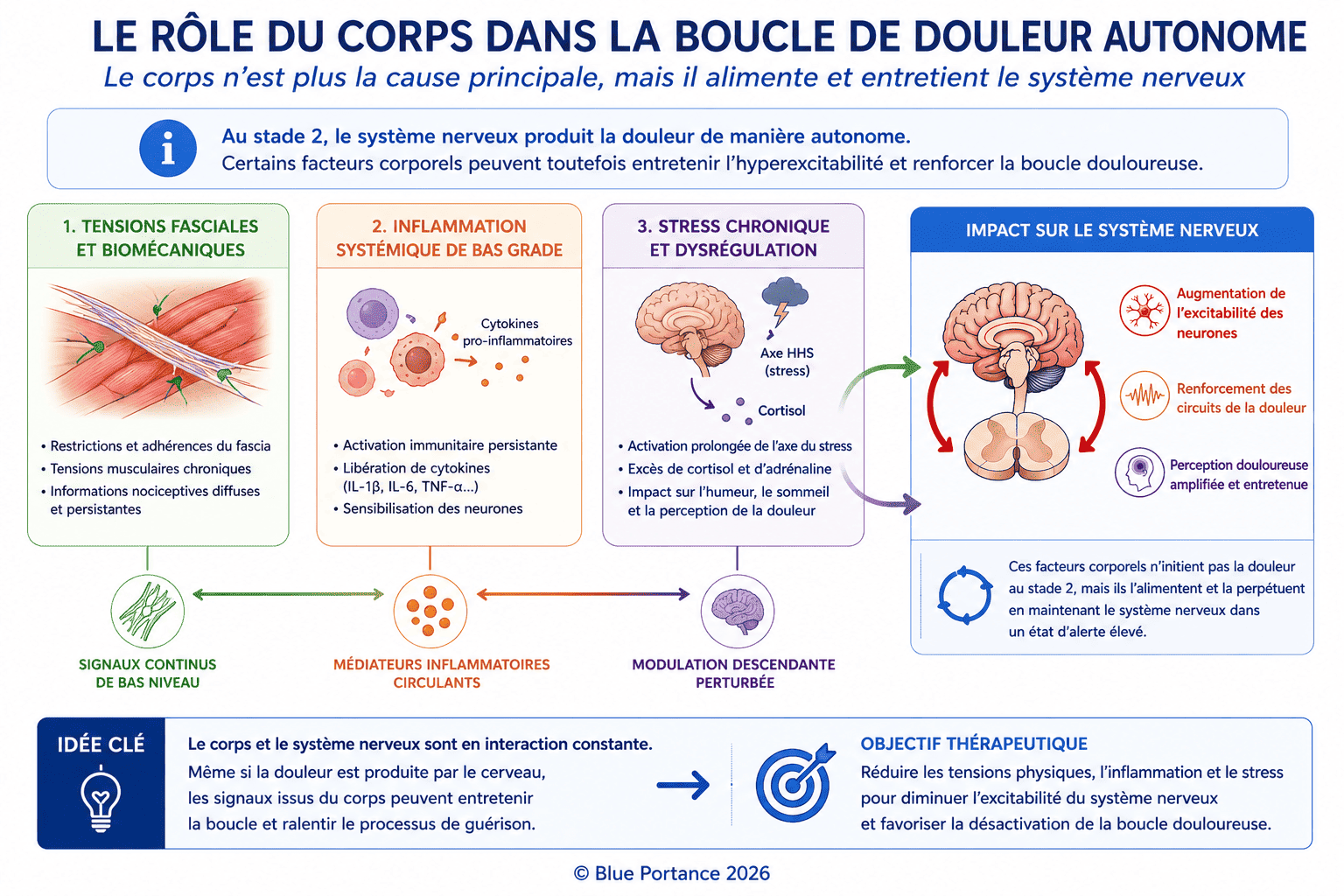
Au Stade 2, la douleur repose sur un système dominé par :
- un pilotage neurocentral autonome
- une stabilisation adaptative des circuits
- une mémoire intégrée du signal douloureux
Les dimensions structurelles et biomécaniques ne disparaissent pas, mais elles passent au second plan.
👉 La douleur n’est plus une alerte.
👉 Elle devient une propriété émergente du système nerveux lui-même.
3. Sortir de la boucle : l’enjeu de la reprogrammation neurosensorielle
À ce stade, il ne s’agit plus de traiter une zone douloureuse, mais de reprogrammer un système nerveux devenu autonome. La douleur n’est plus une simple réponse à une contrainte mécanique : elle est devenue une propriété émergente du système, capable de se maintenir et de se renforcer par elle-même en l’absence de stimulation périphérique (Woolf, 2011).
Ce changement est décisif : tant que l’on raisonne en termes de “zone à traiter”, on agit à côté du problème. L’enjeu n’est plus local. Il est systémique : il s’agit de rompre un automatisme biologique.
Ce phénomène s’explique par un apprentissage maladaptatif : le système nerveux, initialement hypersensible (Stade 1), a fini par intégrer la douleur comme un pattern normal. Les travaux de Baliki et al. (2012) montrent que cette transition s’accompagne de :
- Une réorganisation des cartes corticales (diminution de la matière grise dans les zones de modulation),
- Une activation persistante des réseaux de la douleur (default mode network),
- Un couplage émotion-mémoire (rôle de l’amygdale dans l’anticipation de la douleur).
Pourquoi parle-t-on de « reprogrammation » plutôt que de « déprogrammation » ?
Parce que l’objectif n’est pas d’effacer les circuits douloureux, mais de leur réapprendre un fonctionnement normal (Friston, 2010 ; Edwards et al., 2012). Comme le montre Apkarian et al. (2016), le cerveau a appris à générer de la douleur – il peut donc désapprendre cette habitude par :
- La plasticité synaptique (renforcement de nouveaux circuits),
- La modulation descendante (restauration des mécanismes inhibiteurs),
- Le recâblage sensorimoteur (thérapie par miroir, imagerie motrice).
Pour réussir cette bascule, la stratégie repose sur trois leviers de reprogrammation :
- Le principe de non-douleur (Inhibition de l’alerte) : Contrairement à la rééducation classique, « forcer » ici ne fait que valider la déprogrammation existante. La reprogrammation doit se faire impérativement sous le seuil de la douleur pour ne pas réactiver l’amygdale.
- La saturation par des signaux de sécurité : Pour effacer le « programme » de douleur autonome, il faut bombarder la moelle épinière et le cerveau d’informations sensorielles neutres ou agréables. En multipliant les micro-mouvements, les stimulations thermiques et les pressions douces sur les fascias, on modifie progressivement le rapport entre signaux douloureux et non douloureux sous un flux de messages de sécurité.
- La restauration des cartes corporelles : La reprogrammation vise à rendre de la « définition » aux zones floues du cerveau. En utilisant la vision (miroir) et l’attention focalisée, on force le système nerveux à recréer une image précise et saine du corps, rendant les signaux fantômes obsolètes.
L’enjeu est clair : puisque le système s’est déprogrammé en apprenant la douleur, nous devons utiliser la même plasticité pour lui réapprendre le silence sensoriel par une reprogrammation méthodique.
Exemple clinique : La fibromyalgie
Les patients fibromyalgiques illustrent parfaitement ce mécanisme :
- Douleurs diffuses sans lésion identifiable,
- Allodynie (douleur au simple effleurement),
- Fatigue centrale liée à l’hyperexcitabilité neuronale.
Les études montrent que des protocoles de reprogrammation neurosensorielle (comme ceux de Moseley & Flor, 2012) permettent une réduction significative des symptômes en 8 à 12 semaines, là où les approches classiques échouent.
Concrètement, cette reprogrammation passe par :
- La thérapie par miroir : tromper le cerveau en lui faisant « voir » un mouvement non douloureux (Moseley et al., 2008),
- L’imagerie motrice graduée : réactiver les zones corticales sans mouvement réel (Bowering et al., 2013),
- Le neurofeedback : apprendre à moduler directement l’activité cérébrale liée à la douleur (Kayiran et al., 2010).
Reste à comprendre comment ces principes peuvent être mis en œuvre concrètement.
Car si le cadre est posé, la difficulté réside dans son application : comment agir sur un système qui ne répond plus à une logique locale, mais à une dynamique globale et autonome ?
C’est précisément l’objet des stratégies suivantes : traduire ces leviers en interventions concrètes, capables d’influencer le système nerveux à différents niveaux.
4. Mettre en œuvre la reprogrammation neurosensorielle : stratégies progressives d’action
4.1. Ne plus déclencher l’alerte : agir sous le seuil de la douleur
Objectif : éviter toute réactivation du système d’alerte et empêcher le renforcement de la boucle autonome.
Contrairement à la rééducation classique, toute stimulation douloureuse valide la prédiction du système nerveux et renforce la boucle de douleur autonome. La reprogrammation doit donc se faire impérativement sous le seuil de la douleur, afin de ne pas réactiver l’amygdale et les circuits de protection.
Pourquoi ce seuil est-il crucial ?
Le système nerveux en Stade 2 fonctionne comme un système d’alarme hypersensible :
- Tout stimulus douloureux confirme sa prédiction : « Ce mouvement = danger«
- L’amygdale (siège de la mémoire émotionnelle) renforce alors le circuit (Vachon-Presseau et al., 2016)
- Exemple : Un patient avec une douleur lombaire chronique qui force un étirement douloureux va aggraver son système
→ La reprogrammation doit donc se faire à 80% du seuil douloureux maximum (règle des 80% en rééducation neurosensorielle).
Exemple concret : Si un mouvement devient douloureux à 90° d’amplitude, limiter à 72°.
Cette règle constitue le cadre de toutes les interventions suivantes.
4.2. Modifier les informations envoyées au système : saturer par des signaux de sécurité
Objectif : réduire l’hyperexcitabilité du système nerveux en modifiant les entrées sensorielles.
La stratégie consiste à exposer le système nerveux à un flux d’informations sensorielles non menaçantes, cohérentes et répétées, afin de concurrencer les signaux douloureux et favoriser une réorganisation progressive.
On peut comparer ce phénomène à un système de filtrage altéré : le système nerveux surpondère les signaux douloureux au détriment des informations neutres ou sécurisantes. La stratégie consiste à :
- Diluer les signaux douloureux avec des informations neutres/sûres
- Rééduquer le filtre à reconnaître à nouveau les signaux sûrs
- Stimulation électrique transcutanée (TENS) :
- La haute fréquence (50-100 Hz) active spécifiquement les fibres A-beta (non douloureuses), qui inhibent les fibres C (douleur) via la théorie du gate control (Melzack & Wall, 1965).
- Protocole : 20 min/jour à intensité sous le seuil douloureux (sensation de picotement uniquement).
- Bain de glace/chaud contrasté :
- L’alternance froid/chaud réinitialise les récepteurs thermiques, perturbant les signaux automatiques (Bleakley & Davison, 2010).
- Exemple : 1 min dans l’eau glacée (10-15°C) → 1 min dans l’eau tiède (38-40°C), répété 5 fois.
- Micro-mouvements et mobilisation douce :
- Production d’un flux constant d’informations proprioceptives non douloureuses.
- Permet de stimuler le système sans déclencher de réponse défensive.
- Exemple : Mouvements de cheville en cercle, très lents, dans une amplitude indolore.
4.3. Restaurer une perception corporelle fiable : recâbler les cartes corticales
Objectif : corriger les distorsions de la représentation corporelle et réduire les signaux douloureux prédictifs.
Au Stade 2, le cortex somatosensoriel présente souvent :
- Une surreprésentation des zones douloureuses (comme une carte déformée)
- Une perte de précision dans la localisation des sensations
Cerveau sain : [Main] → (Zone normale dans le cortex) Stade 2 : [Main] → (Zone élargie et floue) Après reprogrammation : [Main] → (Zone redessinée)
- Thérapie par miroir (Mirror Therapy) :
- Pourquoi ça marche : Le cerveau « voit » un mouvement non douloureux et recâble la représentation motrice (Ramachandran & Rogers-Ramachandran, 1996).
- Protocole type :
Étapes progressives :
- 5 min de mouvements symétriques (ex. : ouvrir/fermer les mains)
- 3 séries par jour, en augmentant progressivement la complexité
- Passage aux mouvements asymétriques après 2 semaines
Résultat attendu : Réduction de 30-40% de la douleur en 4-6 semaines (Moseley et al., 2008).
- Astuce : Commencer par des mouvements lents et symétriques (ex. : ouvrir/fermer les deux mains en miroir).
- Imagerie motrice graduée (GMI) :
- La lenteur est cruciale car elle permet :
- D’activer les zones motrices sans déclencher l’alerte
- De découpler le mouvement de la douleur dans le cerveau
- Protocole :
- Phase 1 : Imaginer le mouvement (ex. : lever le bras) pendant 2 min
- Phase 2 : Réaliser le mouvement en réalité, 2 fois plus lentement que la normale
- Phase 3 : Augmenter progressivement la vitesse sur 4-6 semaines
- Preuve : Efficace pour les douleurs complexes comme le syndrome régional douloureux complexe (SDRC) (Bowering et al., 2013).
- La lenteur est cruciale car elle permet :
- Neurofeedback :
- Utiliser un EEG pour visualiser l’activité cérébrale liée à la douleur et apprendre à la moduler.
- Protocole type :
- Séances de 30 min, 2-3 fois/semaine
- Focus sur la réduction de l’activité dans le cortex somatosensoriel
- Étude : Réduction de 40% de l’intensité douloureuse chez des patients avec fibromyalgie (Kayiran et al., 2010).
4.4. Couper les alimentations périphériques du système
Objectif : réduire les signaux corporels qui entretiennent l’hyperexcitabilité du système nerveux.
Même si la douleur est devenue autonome, certains facteurs périphériques continuent d’alimenter la boucle :
| Fascias sains | Fascias en Stade 2 | Impact sur la douleur |
|---|---|---|
| Glissement fluide entre couches | Collages et restrictions | Compression des mécanorécepteurs → signaux aberrants |
| Hydratation normale | Déshydratation (manque de mouvement) | Rigidité → stimulation continue des nerfs |
| Répartition homogène des contraintes | Zones de tension localisées | Sursollicitation de certaines zones → boucle douloureuse |
Les fascias en Stade 2 deviennent une source permanente de signaux pour le système nerveux via :
- Leurs mécanorécepteurs (Langevin, 2006)
- Leur rôle dans la propagation des contraintes mécaniques (Schleip et al., 2012)
- Leur interaction avec le système immunitaire (inflammation de bas grade)
Stratégie fascias :
- Auto-massage :
- Rouleau en mousse 2-3 min par zone, sans douleur
- Privilégier les zones adjacentes à la douleur (ex. : cuisses pour une douleur lombaire)
- Hydratation :
- 1,5-2L d’eau/jour + oméga-3 (poissons gras, noix) pour restaurer l’élasticité
- Éviter les aliments pro-inflammatoires (sucre raffiné, acides gras trans)
- Mouvements en spirale :
- Cercles de bras, rotations du bassin pour restaurer la variabilité
- 3 séries de 10 mouvements dans chaque direction, 2x/jour
À éviter absolument : Étirements passifs brutaux ou pressions douloureuses.
5. Étude de cas : Le protocole qui a marché pour Sophie
Contexte : Sophie, 42 ans, souffre de douleurs pelviennes chroniques depuis 5 ans. Tous les examens (IRM, échographie, analyses) sont normaux. Elle a essayé kiné, ostéopathie, antidépresseurs… sans succès.
Diagnostic : Stade 2 de déprogrammation neurosensorielle (douleur autonome + mémoire émotionnelle liée à un accouchement traumatique).
| Semaine | Action | Résultat |
|---|---|---|
| 1-2 | Thérapie par miroir (10 min/jour) + TENS | Baisse de 20 % de l’intensité |
| 3-4 | Imagerie motrice graduée + libération des fascias (foam roller) | Douleur moins fréquente |
| 5-8 | Neurofeedback (2x/semaine) + respiration diaphragmatique | Réduction de 50 % de la douleur |
| 9-12 | Réintroduction progressive du mouvement (yoga doux) | Douleur occasionnelle, gérable |
Clé du succès : Combiner plusieurs approches pour agir sur tous les niveaux (moelle épinière, cerveau, corps).
5. En résumé : Stade 1 vs Stade 2
| Critère | Stade 1 : Hypersensibilisation | Stade 2 : Déprogrammation neurosensorielle |
|---|---|---|
| Mécanisme | Amplification des signaux | Génération autonome des signaux |
| Déclencheur | Stimulus mécanique (mouvement, pression) | Aucun ou mémoire émotionnelle |
| Localisation | Zone spécifique | Migration possible |
| Traitement clé | Réduction des stimuli + gestion du stress | Rééducation neurosensorielle (moelle + cerveau) |
| Exemple typique | Douleur lombaire après un faux mouvement | Douleur fantôme, fibromyalgie |
6. Pour aller plus loin
Sources scientifiques
- Apkarian, A. V., et al. (2016). Pain and the brain: Specificity and plasticity of the brain in clinical pain states. Nature Reviews Neuroscience.
- Baliki, M. N., et al. (2012). Cortical thickness and functional connectivity in chronic back pain. Journal of Neuroscience, 32(33), 11344-11353.
- Bleakley, C. M., & Davison, G. W. (2010). What is the biochemical and physiological rationale for using cold-water immersion in sports recovery? British Journal of Sports Medicine.
- Bowering, K. J., et al. (2013). The effects of graded motor imagery and its components on chronic pain: a systematic review. Journal of Pain.
- Edwards, M. J., et al. (2012). A Bayesian account of “hysteria”. Brain.
- Flor, H., et al. (2006). Phantom-limb pain: Characteristics, causes, and treatment. The Lancet Neurology, 5(8), 696-707.
- Friston, K. (2010). The free-energy principle: a rough guide to the brain? Nature Reviews Neuroscience.
- Kayiran, S., et al. (2010). Neurofeedback intervention in fibromyalgia. Applied Psychophysiology and Biofeedback.
- Langevin, H. M. (2006). Connective tissue: A body-wide signaling network? Medical Hypotheses.
- Melzack, R., & Wall, P. D. (1965). Pain mechanisms: A new theory. Science.
- Moseley, G. L., et al. (2008). Graded motor imagery for pathologic pain. Neurology.
- Moseley, G. L., & Flor, H. (2012). Targeting cortical representations in the treatment of chronic pain. Neurorehabilitation and Neural Repair.
- Ramachandran, V. S., & Rogers-Ramachandran, D. (1996). Synaesthesia in phantom limbs induced with mirrors. Proceedings of the Royal Society B.
- Schleip, R., et al. (2012). Fascia: The tensional network of the human body. Churchill Livingstone / Elsevier.
- Sluka, K. A., & Walsh, D. (2003). Transcutaneous electrical nerve stimulation: Basic science mechanisms and clinical effectiveness. Journal of Pain.
- Vachon-Presseau, E., et al. (2016). The emotional brain as a predictor and amplifier of chronic pain. Journal / pain neuroscience literature.
- Woolf, C. J. (2011). Central sensitization: Implications for the diagnosis and treatment of pain. Pain.
- Zeilhofer, H. U. (2012). GABAergic inhibition in the spinal cord and its role in the control of pain. Neuroscience Letters, 520(2), 197-203.
Outils pratiques
- Application : *« PainScience »* (exercices de neuroplasticité).
- Livre : *« The Explain Pain Handbook: Protectometer »* (Butler & Moseley) – Guide pratique pour désactiver les circuits de la douleur autonome.
- Formations : Certifications en thérapie par miroir ou neurofeedback (pour les professionnels).
Conclusion : La douleur autonome n’est pas une fatalité
Au Stade 2, la douleur ne se résume plus à un symptôme : elle devient l’expression d’un système nerveux engagé dans une dynamique autonome, capable de produire et de maintenir le signal en l’absence de cause périphérique.
Mais cette autonomie n’est pas irréversible. Elle repose sur un processus d’apprentissage — et, comme tout apprentissage, elle peut être modifiée.
La neuroplasticité n’est pas seulement le mécanisme par lequel la douleur s’installe : elle est aussi celui qui permet d’en sortir.
👉 Le système a appris à produire la douleur.
👉 Il peut apprendre à ne plus la générer.
Ce changement de perspective est fondamental : il ne s’agit plus de chercher une cause à éliminer, mais de comprendre un fonctionnement à transformer.
Les stratégies présentées dans cet article ne visent pas la douleur elle-même. Elles visent les conditions qui permettent au système nerveux de fonctionner autrement, en s’appuyant sur sa capacité à se réorganiser.
Ainsi, la sortie de la douleur chronique ne repose pas sur une intervention unique, mais sur un processus progressif : désengager la boucle, restaurer la variabilité, et permettre au système de retrouver un fonctionnement non douloureux.
La question n’est plus : “comment supprimer la douleur ?”
Mais : “comment permettre au système de ne plus avoir besoin de la produire ?”
« La douleur chronique au Stade 2 est comme un disque rayé : le cerveau est bloqué sur une seule mélodie. Notre travail est de lui apprendre à changer de musique. » — David Butler
Mettre en pratique :
Comment intégrer concrètement ces principes de reprogrammation neurosensorielle dans votre quotidien, notamment en position assise ?
© Blue Portance. Reproduction et diffusion autorisées à des fins non commerciales, sous réserve de citation de la source : « Blue Portance – Doctrine SBNFA™ ».


