1. Douleur projetée : principe neuro-fonctionnel
La douleur projetée correspond à une situation où le système nerveux attribue le signal douloureux à un territoire périphérique (peau, muqueuse, organe) alors que l’irritation se situe plus haut sur le trajet du nerf. Ce mécanisme est particulièrement marqué pour le nerf pudendal en raison de sa structure mixte et de la complexité de ses territoires d’innervation (Labat et al., 2008/2023).
Concrètement, cela signifie qu’une douleur « urinaire », « rectale » ou « génitale » peut être le reflet d’une irritation du nerf, sans infection, sans fissure, sans lésion organique détectable. Le symptôme est réel, mais la localisation vécue ne doit pas être interprétée comme la localisation du conflit (Labat et al., 2008/2023).
Une exploration centrée uniquement sur la zone douloureuse (vessie, rectum, vestibule, pénis/clitoris) peut manquer l’essentiel : le nerf pudendal est un « réseau » dont le signal peut se manifester à distance.
2. Le trident pudendal : trois branches, trois territoires
Le nerf pudendal se divise en trois branches terminales majeures, souvent décrites comme un trident. Chacune innerve un territoire différent et peut produire un tableau clinique spécifique (Robert et al., 1998 ; Labat et al., 2008/2023).
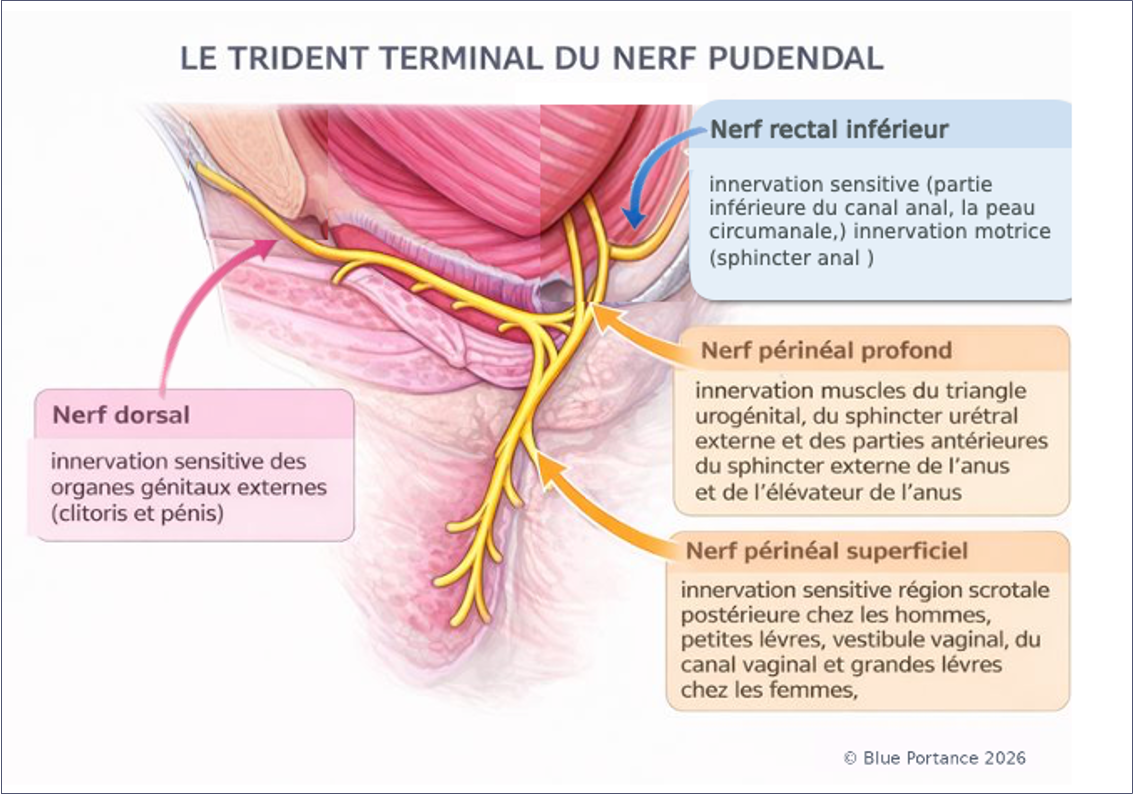
- Branche rectale (nerf rectal inférieur) : douleurs anorectales, brûlures profondes, sensation de corps étranger, gêne majorée en assise.
- Branche périnéale : brûlures périnéales, symptômes urinaires sans infection objectivable, douleurs de l’urètre ou du vestibule.
- Branche dorsale (nerf dorsal du clitoris/pénis) : hypersensibilité, décharges électriques, douleurs au contact, troubles de la sensibilité fine génitale.
Les territoires peuvent se chevaucher : une même irritation peut produire un tableau mixte, ce qui augmente le risque d’interprétation organique (Labat et al., 2008/2023).
3. Tableaux cliniques typiques et fausses pistes
La douleur projetée explique des situations très fréquentes : une personne consulte pour un symptôme « d’organe », mais les examens reviennent rassurants. Le problème n’est pas l’absence de douleur, mais l’absence de lésion locale (Partie IV SBNFA™, 2026).
- Brûlures urinaires + analyses négatives : un tableau peut mimer une cystite, alors que l’irritation peut relever d’une branche périnéale du pudendal (Labat et al., 2008/2023).
- Douleurs rectales sans fissure ni lésion : la branche rectale peut produire des sensations très intenses sans anomalie visible (Robert et al., 1998).
- Douleurs génitales au contact : hypersensibilité et douleur neuropathique peuvent être confondues avec des affections dermatologiques, alors que la branche dorsale est impliquée (Labat et al., 2008/2023).
Le symptôme n’est pas « psychologique » parce que l’examen est normal. Il peut être neuropathique : le système nerveux signale une contrainte que l’imagerie ou l’examen local ne montrent pas (Partie IV SBNFA™, 2026).
4. Pourquoi l’errance diagnostique est si fréquente
La névralgie pudendale se situe à l’interface de plusieurs spécialités : urologie, gynécologie, proctologie, dermatologie, neurologie, algologie. Or, chacune observe le problème depuis « l’organe terminal ». Sans grille mécanistique, l’évaluation se fragmente, les diagnostics se succèdent, et la douleur se chronicise (Labat et al., 2008/2023 ; Partie IV SBNFA™, 2026).
Cette errance a des conséquences directes : multiplication des examens, traitements inadaptés, perte de confiance, puis installation d’une hypertonie de protection et d’une sensibilisation centrale. Ces mécanismes de chronicisation sont développés dans la page dédiée (Partie IV SBNFA™, 2026).
Références scientifiques
- Labat, J.-J., Riant, T., Robert, R., et al. (2008; mise à jour 2023). Diagnostic criteria for pudendal neuralgia by pudendal nerve entrapment (Nantes criteria). Références cliniques sur les territoires, la douleur projetée et la dépendance posturale.
- Robert, R., Prat-Pradal, D., Labat, J.-J., et al. (1998). Anatomical basis of pudendal nerve entrapment. Surgical and Radiologic Anatomy. Base anatomique du trajet, des branches terminales et des zones de conflit.
- Blue Portance — Modèle SBNFA™. (2026). NEURO-ANATOMIE — Partie IV : L’errance diagnostique. Cadre mécanistique : fragmentation des parcours, invalidation, chronicisation.


