Introduction — « J’ai l’impression d’être assis sur un clou »
« Quand je m’assois, ça va encore.
Mais au bout de quelques minutes, une douleur profonde apparaît, comme si quelque chose s’enfonçait à l’intérieur.
Et quand je me relève, c’est un éclair. »
Ce type de description revient de façon étonnamment constante chez les personnes souffrant de coccygodynie. La douleur est rarement diffuse. Elle est précise, centrée, souvent décrite comme un clou, un poignard, parfois une brûlure sourde, localisée à l’extrémité inférieure de la colonne vertébrale (Nathan, Fisher & Roberts, 2010).
Progressivement, la position assise devient inconfortable, puis franchement douloureuse. Le corps développe des stratégies d’évitement : s’asseoir sur un côté, avancer le tronc, changer sans cesse de position, se relever « avant que ça ne fasse trop mal ». Des gestes simples — travailler devant un écran, conduire, regarder un film — se transforment en contraintes permanentes (Nathan, Fisher & Roberts, 2010).
Malgré cette symptomatologie très spécifique, la coccygodynie reste fréquemment mal identifiée. Elle est confondue avec une lombalgie basse, une sciatique, une douleur ano-périnéale ou classée à tort comme « fonctionnelle » faute d’anomalie visible à l’imagerie. Cette confusion n’est pas anodine : elle conduit à des prises en charge inadaptées, à une errance diagnostique prolongée et à l’idée erronée que « rien n’explique la douleur » (Nathan, Fisher & Roberts, 2010).
La réalité est pourtant différente. Dans la majorité des cas, la coccygodynie repose sur des mécanismes anatomiques, biomécaniques et neuro-fonctionnels identifiables, à condition de regarder au bon endroit et avec le bon cadre de lecture. C’est précisément l’objectif de cette page (Nathan, Fisher & Roberts, 2010).
1. Le coccyx : un petit os… à très fort impact fonctionnel
1.1 Un os discret, mais structurellement stratégique
Le coccyx est situé à l’extrémité inférieure de la colonne vertébrale. Il est constitué de trois à cinq segments vertébraux plus ou moins fusionnés (Woon & Stringer, 2012). En raison de sa taille réduite, de sa mobilité limitée et de sa méconnaissance, il est parfois perçu comme un os secondaire, voire inutile. Cette perception est erronée (Standring, 2021).
Sur le plan anatomique et fonctionnel, le coccyx occupe une position stratégique :
- il constitue un point d’ancrage inférieur pour des muscles majeurs du plancher pelvien (Standring, 2021 ; Vodušek, 2004),
- il participe à la stabilité de l’anneau pelvien (Standring, 2021),
- il se situe à l’interface directe entre la colonne vertébrale, le bassin et la surface d’assise (Woon & Stringer, 2012).
Autrement dit, le coccyx n’est pas un simple segment terminal : il est un élément de cohésion mécanique entre des structures soumises à des contraintes importantes, notamment en position assise (Nathan, Fisher & Roberts, 2010).
2. Le coccyx comme point de soutien du plancher pelvien
2.1 Un carrefour musculaire fondamental
La figure 1 met en évidence un élément central : le coccyx constitue un point de convergence inférieur du plancher pelvien. Plusieurs faisceaux musculaires essentiels s’y organisent, en particulier les composantes postérieures du muscle releveur de l’anus et le muscle coccygien, ainsi que les structures ligamentaires associées (Standring, 2021 ; Vodušek, 2004).
2.2 Cohésion, stabilité et soutien
Par ces insertions, le coccyx joue un rôle de support actif. Il ne se contente pas de recevoir des forces : il permet la mise en tension coordonnée de la sangle pelvienne, assurant la suspension et la cohésion de l’ensemble. Malgré sa petite taille, le coccyx contribue à la stabilité globale du bassin, à la répartition des tensions musculaires, et à la continuité fonctionnelle entre rachis et plancher pelvien (Standring, 2021 ; Vodušek, 2004).
Lorsque ce point de soutien est fonctionnel, le système reste stable et silencieux. Lorsque sa position, sa mobilité ou son intégrité sont altérées, la sangle pelvienne peut se désorganiser, augmentant les contraintes locales et rendant la douleur plus probable (Nathan, Fisher & Roberts, 2010).
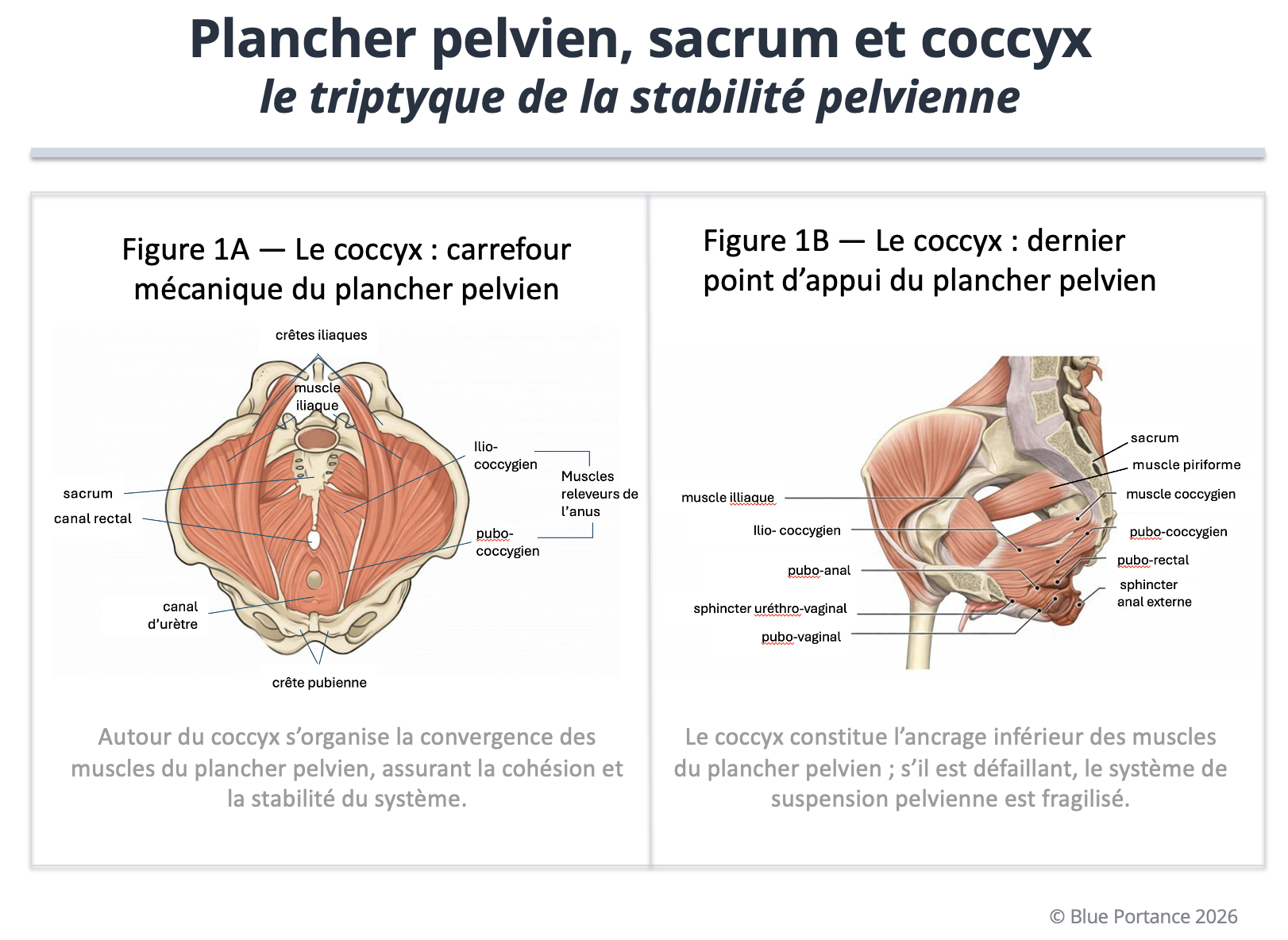
Organisation musculaire du plancher pelvien et rôle du coccyx comme point d’ancrage inférieur assurant cohésion, stabilité et soutien du système pelvien (Standring, 2021 ; Vodušek, 2004).
3. Biomécanique : mobilité intrinsèque indispensable
3.1 Une mobilité physiologique méconnue
Contrairement à une idée répandue, le coccyx n’est pas totalement fixe. Il possède une mobilité limitée mais fonctionnelle, notamment lors de la position assise, de la défécation et de l’accouchement (Woon & Stringer, 2012 ; Nathan, Fisher & Roberts, 2010). Cette mobilité permet une adaptation fine de la forme du bassin aux contraintes mécaniques et évite la concentration brutale des pressions sur un point unique (Maigne, Doursounian & Chatellier, 2000).
3.2 Dysfonctions de mobilité
Le problème n’est donc pas la mobilité en soi, mais :
- une mobilité excessive (hypermobilité, subluxation),
- ou à l’inverse une mobilité entravée, empêchant l’adaptation mécanique (Maigne, Doursounian & Chatellier, 2000).
Un coccyx peut paraître « normal » sur une imagerie statique tout en se comportant de manière pathologique dès que le patient s’assoit. C’est pourquoi l’analyse de la mobilité (notamment en conditions dynamiques) est un point clé de compréhension de nombreuses coccygodynies persistantes (Maigne, Doursounian & Chatellier, 2000 ; Nathan, Fisher & Roberts, 2010).
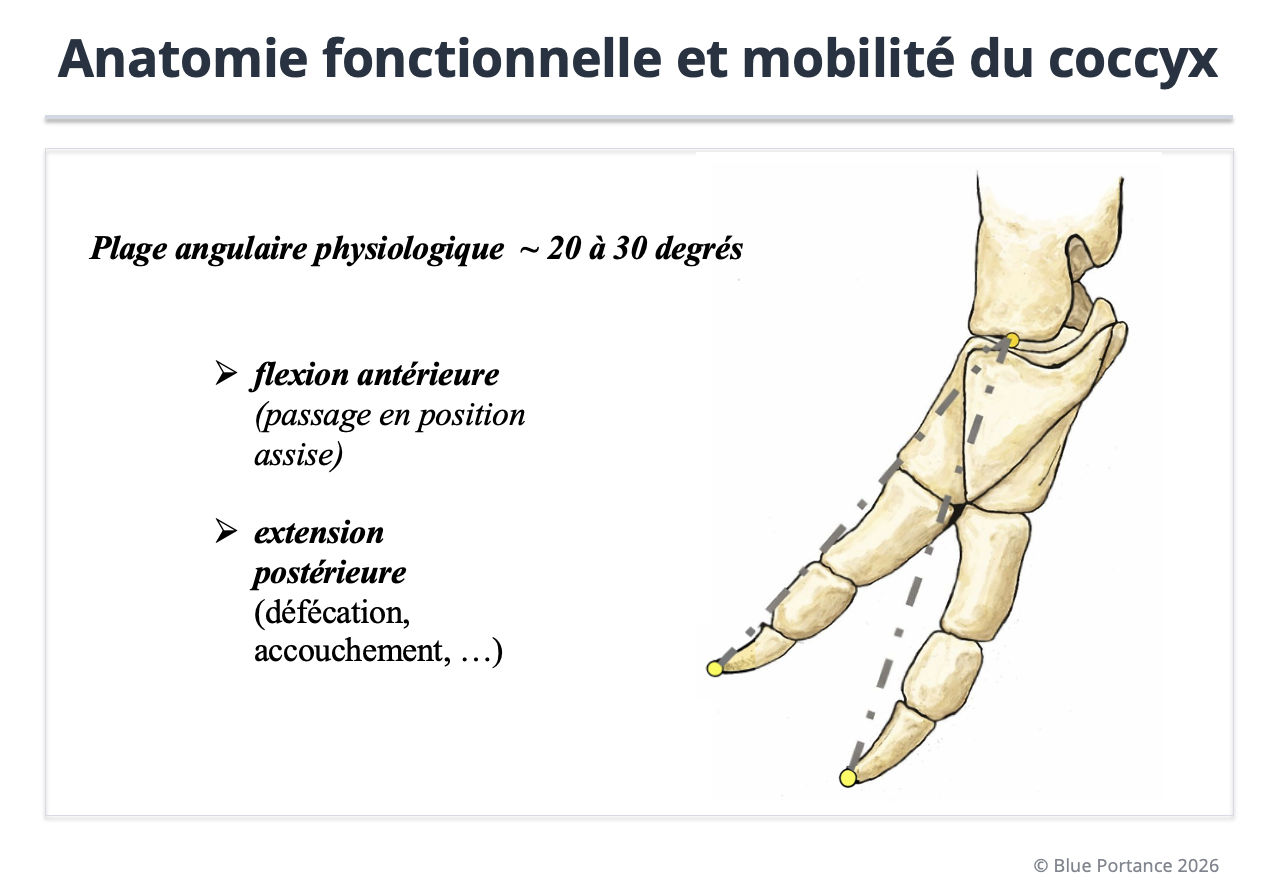
Mobilité physiologique du coccyx (≈ 20–30°) à l’articulation sacro-coccygienne lors des changements de posture, contribuant à l’absorption et à la redistribution des contraintes en position assise (Woon & Stringer, 2012 ; Maigne, Doursounian & Chatellier, 2000).
4. Métaphore mécanique : le levier articulé terminal
Sur le plan fonctionnel, le coccyx peut être comparé à un petit levier articulé situé à l’extrémité d’une grande structure — la colonne vertébrale et le bassin (Nathan, Fisher & Roberts, 2010).
- Tant que ce levier évolue dans une zone de tolérance, il absorbe et répartit les contraintes.
- S’il devient trop mobile, il se déplace hors de sa zone de sécurité.
- S’il devient bloqué, les contraintes ne peuvent plus être dissipées (Maigne, Doursounian & Chatellier, 2000).
Dans les deux cas, chaque changement de position — s’asseoir, se lever, se pencher — impose une contrainte excessive aux tissus environnants. La douleur n’est alors pas mystérieuse : elle est la conséquence logique d’un système qui a perdu sa capacité d’adaptation (Maigne, Doursounian & Chatellier, 2000 ; Nathan, Fisher & Roberts, 2010).
5. Le coccyx comme carrefour neurologique inférieur
5.1 Le ganglion impar et les chaînes sympathiques
Le coccyx n’est pas seulement une structure osseuse et musculaire. À sa face antérieure se situe le ganglion impar (ou ganglion de Walther), point de terminaison des deux chaînes sympathiques. Ce centre joue un rôle important dans la transmission et la modulation de la douleur pelvienne (Sandrasegaram et al., 2020 ; Vodušek, 2004).
Une irritation mécanique chronique du coccyx (hypermobilité, spicule, conflit local) peut contribuer à une sensibilisation neurogène, transformant une gêne mécanique localisée en douleur persistante, parfois plus étendue selon les voies de modulation et de convergence (Sandrasegaram et al., 2020).
5.2 Continuité caudale et modulation
Par ailleurs, le coccyx est relié indirectement à la moelle épinière par le filum terminale, prolongement fibreux caudal. Cette continuité anatomique suggère un potentiel rôle de transmission ou de modulation, sans qu’un lien causal direct ne puisse être affirmé sur la base des données actuelles (Standring, 2021).
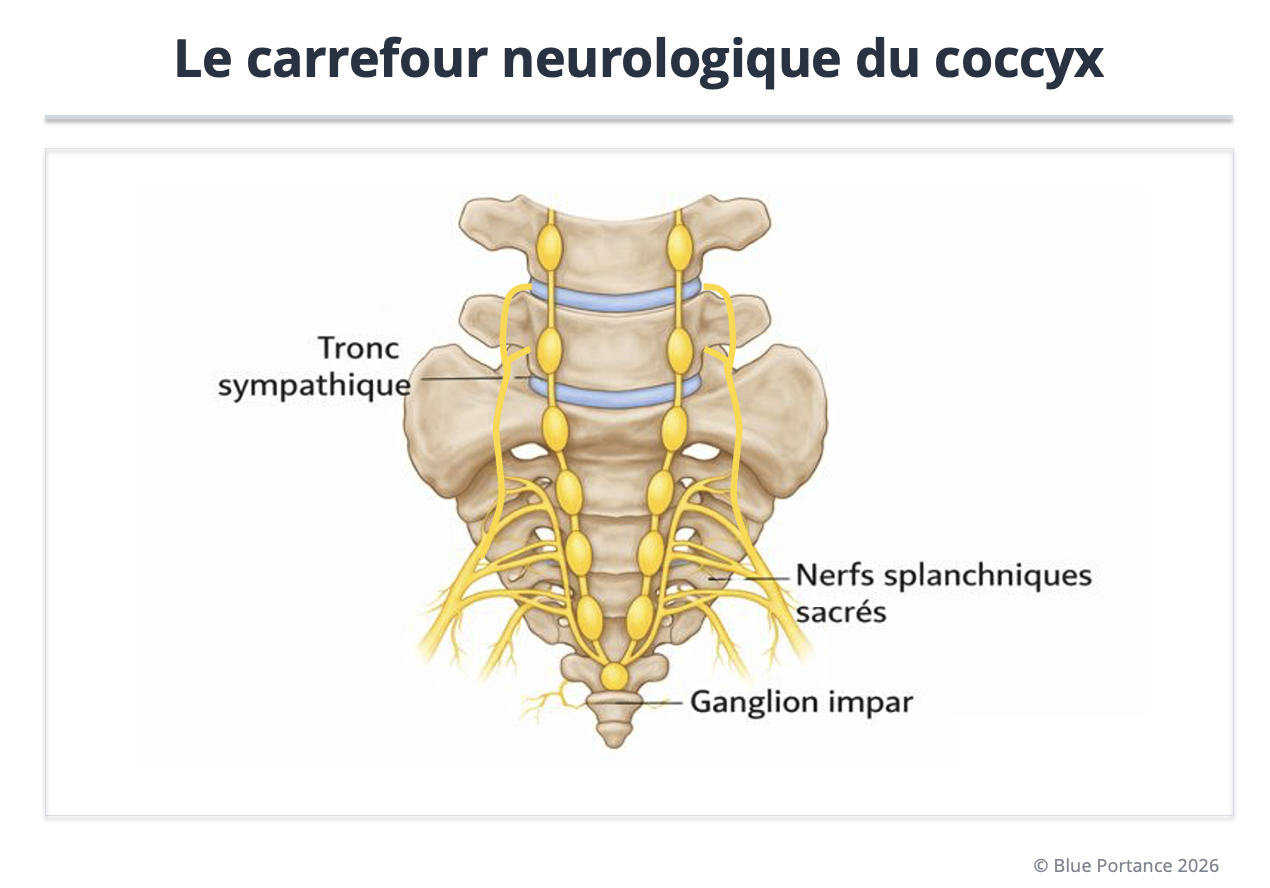
Position du ganglion impar (Walther), terminaison des chaînes sympathiques et densité du réseau pelvien pouvant participer à la modulation et à la persistance de la douleur coccygienne (Sandrasegaram et al., 2020 ; Vodušek, 2004).
Conclusion partielle — So what de la page A
À l’issue de cette page, une première réalité s’impose : le coccyx ne peut être réduit ni à un vestige anatomique, ni à un simple point douloureux isolé. Malgré sa petite taille, il occupe une position nodale au croisement de trois dimensions indissociables : structurelle et musculaire (soutien du plancher pelvien), biomécanique (mobilité intrinsèque indispensable), et neurologique (carrefour inférieur du système nerveux autonome pelvien) (Standring, 2021 ; Vodušek, 2004 ; Woon & Stringer, 2012).
Cette position stratégique explique pourquoi une atteinte du coccyx — qu’elle soit structurelle, fonctionnelle, ou issue de leur interaction — peut entraîner des répercussions cliniques disproportionnées : concentration des contraintes, désorganisation de la sangle pelvienne, perte d’adaptabilité et sensibilisation neurologique (Maigne, Doursounian & Chatellier, 2000 ; Sandrasegaram et al., 2020).
Cette page pose ainsi le socle explicatif nécessaire pour aborder, dans les sections suivantes de la base : les causes mécaniques, la distinction douleur locale vs douleur projetée, la coccygodynie structurelle vs fonctionnelle, les mécanismes de chronicisation et les facteurs de vulnérabilité (Nathan, Fisher & Roberts, 2010).
- Postacchini, F., & Massobrio, M. (1983). Idiopathic coccygodynia: Analysis of fifty-one operative cases and a radiographic study of the normal coccyx. Journal of Bone and Joint Surgery (American Volume), 65(8), 1116–1124.
- Maigne, J.-Y., Doursounian, L., & Chatellier, G. (2000). Causes and mechanisms of common coccydynia: role of body mass index and coccygeal trauma. Spine, 25(23), 3072–3079. doi: 10.1097/00007632-200012010-00015
- Woon, J. T. K., & Stringer, M. D. (2012). Clinical anatomy of the coccyx: A systematic review. Clinical Anatomy, 25(2), 158–167.
- Nathan, S. T., Fisher, B. E., & Roberts, C. S. (2010). Coccydynia: a review of pathoanatomy, aetiology, treatment and outcome. Journal of Bone and Joint Surgery (British Volume), 92-B(12), 1622–1627. doi: 10.1302/0301-620X.92B12.25486
- Standring, S. (Ed.). (2021). Gray’s Anatomy: The Anatomical Basis of Clinical Practice (42nd ed.). Elsevier.
- Sandrasegaram, N., et al. (2020). Diagnosis and management of sacrococcygeal pain. (Article en accès libre – PMC).
- Vodušek, D. B. (2004). Anatomy and Neurocontrol of the Pelvic Floor. Digestion, 69(2), 87–92. doi: 10.1159/000077874
Cette base de connaissances repose sur l’articulation entre morphologie et lésions structurelles (Postacchini & Massobrio, 1983), mobilité dynamique et examen en charge (Maigne, Doursounian & Chatellier, 2000), et insertions anatomiques précises (Woon & Stringer, 2012 ; Standring, 2021). La dimension neurogène est cadrée par la réalité anatomique du ganglion impar et des voies sympathiques (Sandrasegaram et al., 2020), et par la physiologie neuro-fonctionnelle pelvienne globale (Vodušek, 2004), sans extrapoler une causalité directe.


