Pourquoi une douleur au genou peut venir du bassin, et comment votre cerveau interprète — parfois mal — ces signaux ?
Vous avez mal en position assise… et pourtant vos examens sont normaux ?
Saviez-vous que votre corps possède un réseau invisible, “un réseau intégré au tissu conjonctif — qui représente environ 20 à 30 % de la masse corporelle — reliant chaque structure du corps ?
Ce réseau, ce sont les fascias, longtemps considérés comme de simples « emballages » anatomiques, sans rôle fonctionnel majeur.
Aujourd’hui, les recherches en biomécanique et en neurosciences révèlent qu’ils forment un système actif, adaptatif et hautement réactif, essentiel à la mobilité, à la stabilité et même à la perception de la douleur.
Pour comprendre leur importance, explorons leur structure, leurs fonctions et leurs mécanismes, étape par étape.
1. Les fascias : le réseau invisible qui relie tout votre corps
Pour comprendre comment les fascias régulent les contraintes dans le corps, et interagissent avec le systeme neurosensoriel, il est nécessaire d’observer leur structure : comment ils s’organisent, et de quoi ils sont composés ?
1.1. Une structure continue et emboîtée qui irrigue tout le corps
Les fascias sont des tissus conjonctifs qui forment un réseau continu à l’intérieur du corps. Contrairement à une vision segmentée de l’anatomie, où chaque structure serait indépendante, les fascias constituent un continuum anatomique, reliant l’ensemble des éléments :
- Les muscles (et leurs enveloppes)
- Les os et articulations
- Les organes (cœur, poumons, intestins, etc.)
- Les nerfs et vaisseaux sanguins
Ils ne se limitent pas à une enveloppe externe. On les retrouve à tous les niveaux : en surface (juste sous la peau), entre les muscles, autour des organes, et jusque dans les structures les plus profondes. Cette organisation signifie qu’aucune partie du corps n’est réellement isolée.
Les fascias s’organisent en couches successives, reliées entre elles, formant une architecture à la fois continue (sans interruption) et hiérarchisée (du plus superficiel au plus profond).
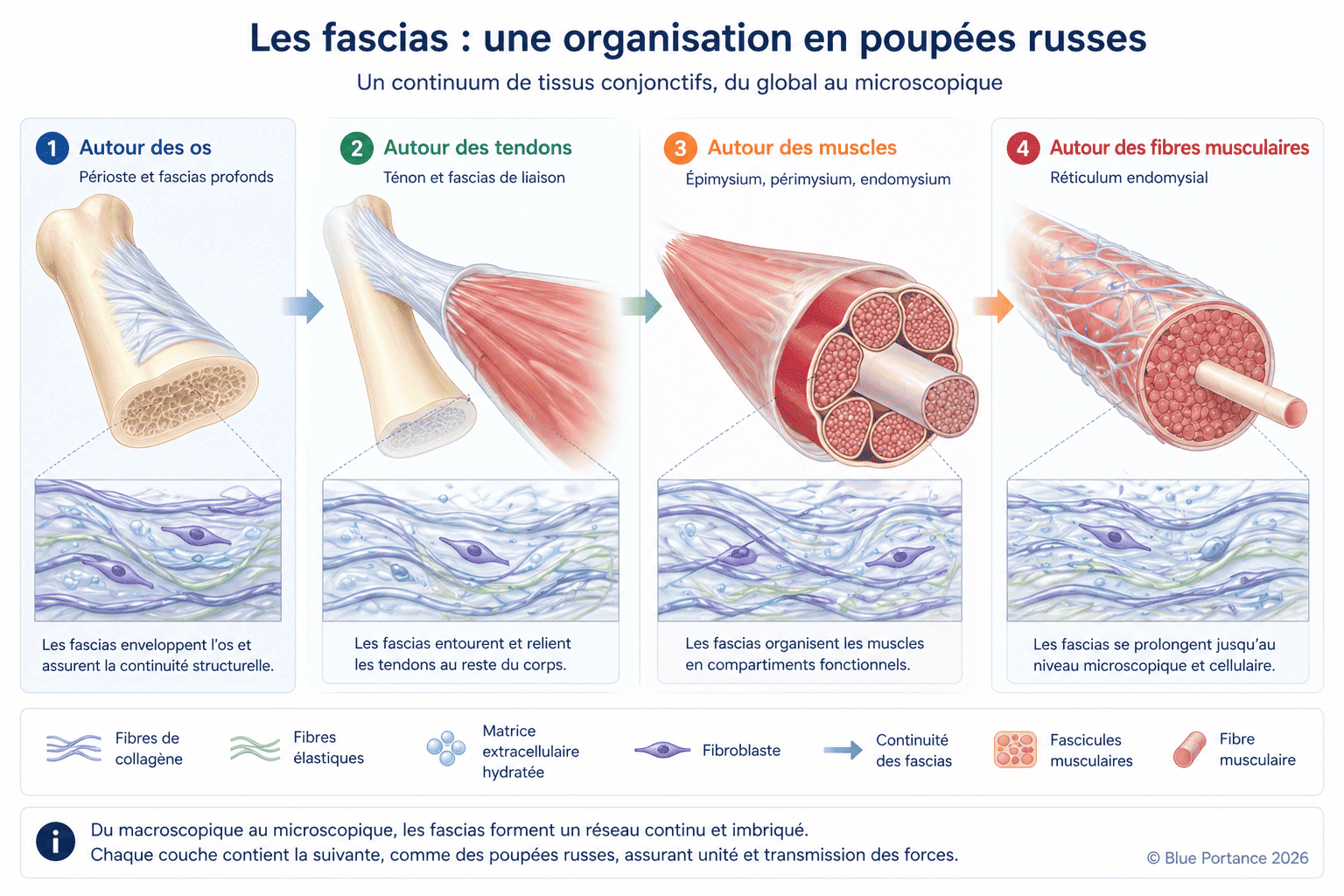
1.2 Les composants fondamentaux du fascia : une mécanique interne en trois niveaux
Pour comprendre comment les fascias régulent les contraintes dans le corps — et pourquoi leur dysfonctionnement peut entraîner des douleurs ou des raideurs —, il faut d’abord observer leur organisation interne. Celle-ci repose sur trois composants clés, qui interagissent en permanence pour assurer souplesse, résistance et adaptabilité :
A. La matrice extracellulaire — le “gel lubrifiant” qui permet le glissement
La matrice extracellulaire est le milieu dans lequel baignent les fibres et les cellules. Composée principalement d’eau (jusqu’à 60-70%), d’acide hyaluronique et de protéoglycanes, elle forme une substance viscoélastique — à la fois fluide et résistante.
Son rôle est crucial :
- Lubrifier les couches fasciales pour permettre un glissement optimal entre les muscles, les organes et les autres structures.
- Amortir les chocs grâce à sa viscosité, comme un gel protecteur qui absorbe les pressions.
- Nourrir les cellules en facilitant les échanges de nutriments et de déchets.
Imaginez deux plaques de verre entre lesquelles on dépose une fine couche d’huile. Tant que l’huile est présente, les plaques glissent l’une sur l’autre sans résistance. Si l’huile s’assèche ou se dégrade, les plaques adhèrent et les frottements apparaissent. C’est exactement ce qui se passe dans les fascias : une matrice extracellulaire bien hydratée permet un mouvement fluide, tandis qu’une déshydratation entraîne raideurs et douleurs.
B. Les fibres — « l’armature intelligente” qui s’adapte aux contraintes
Les fibres, principalement composées de collagène (pour la résistance) et d’élastine (pour la souplesse), forment la charpente du fascia. Leur disposition n’est pas aléatoire :
Elles s’organisent selon un modèle dynamique :
- En fonction des contraintes mécaniques : les fibres se réorientent et se densifient là où les tensions sont les plus fortes (ex. : chez un sportif ou un travailleur manuel).
- Avec une mémoire des sollicitations : une posture prolongée (comme la position assise) peut modifier durablement leur organisation, expliquant certaines raideurs chroniques.
Pensez à un filet de pêche : Ses mailles se resserrent là où la pression est la plus forte (comme les fibres de collagène sous une contrainte répétée), et reprennent leur forme une fois la tension relâchée (grâce à l’élastine). Cette adaptabilité explique pourquoi les fascias peuvent à la fois résister à des forces importantes et retrouver leur souplesse.
C. Les cellules — les “capteurs et régulateurs » du système
Les fascias ne sont pas un tissu inerte : ils abritent des cellules actives, dont deux types jouent un rôle clé :
- Les fibroblastes : ils produisent et remodelent les fibres de collagène et la matrice extracellulaire en fonction des contraintes mécaniques. Sans eux, le fascia perdrait sa capacité à s’adapter.
- Les mécanorécepteurs (comme les corpuscules de Ruffini ou de Pacini) : ils détectent les tensions, les étirements et les pressions, puis envoient ces informations au système nerveux pour ajuster la posture ou déclencher une douleur en cas de surcharge.
Les fibroblastes agissent comme des ouvriers du bâtiment :
ils réparent et renforcent la structure fasciale en fonction des besoins.
Les mécanorécepteurs, eux, sont des capteurs d’alarme :
ils signalent au cerveau toute tension anormale, comme un système de sécurité qui déclenche une alerte en cas de danger.
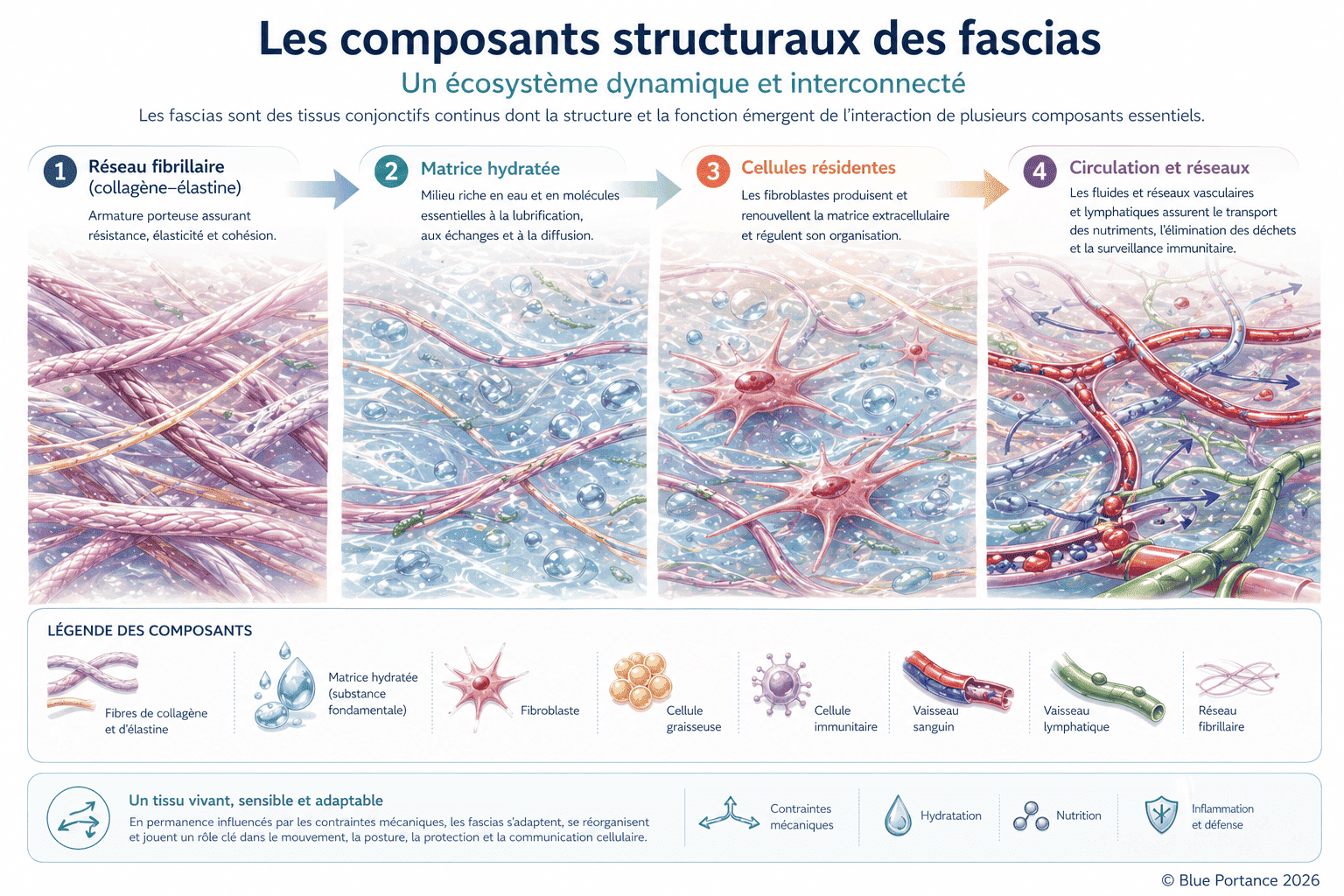
Le fascia n’est pas un simple “emballage” passif. C’est un système vivant et réactif, où :
- la matrice extracellulaire assure le glissement et l’amortissement,
- les fibres fournissent une structure résistante et adaptable,
- les cellules (fibroblastes et mécanorécepteurs) régulent et informent en permanence le système nerveux.
Cette interaction permanente explique pourquoi les fascias jouent un rôle central dans la mobilité, la stabilité… et même la perception de la douleur.
2. Les fascias : l’architecture dynamique du corps humain
Nous savons désormais que les fascias forment un réseau continu reliant chaque partie de notre corps. Mais cette organisation anatomique n’est qu’une base : la vraie magie opère quand on observe ce que ce réseau permet de faire.
Imaginez un tissu capable de :
- Redistribuer les contraintes mécaniques instantanément pour protéger vos articulations, comme un filet de sécurité invisible qui absorbe et répartit chaque choc.
- Assurer leur rôle de système sensoriel distribué, en constante communication avec notre cerveau, lui envoyant des millions de signaux sur votre posture, vos mouvements et même les micro-tensions de votre corps.
- S’adapter en permanence, comme un système intelligent qui ajuste les tensions pour maintenir votre équilibre, que vous soyez assis, debout ou en mouvement.
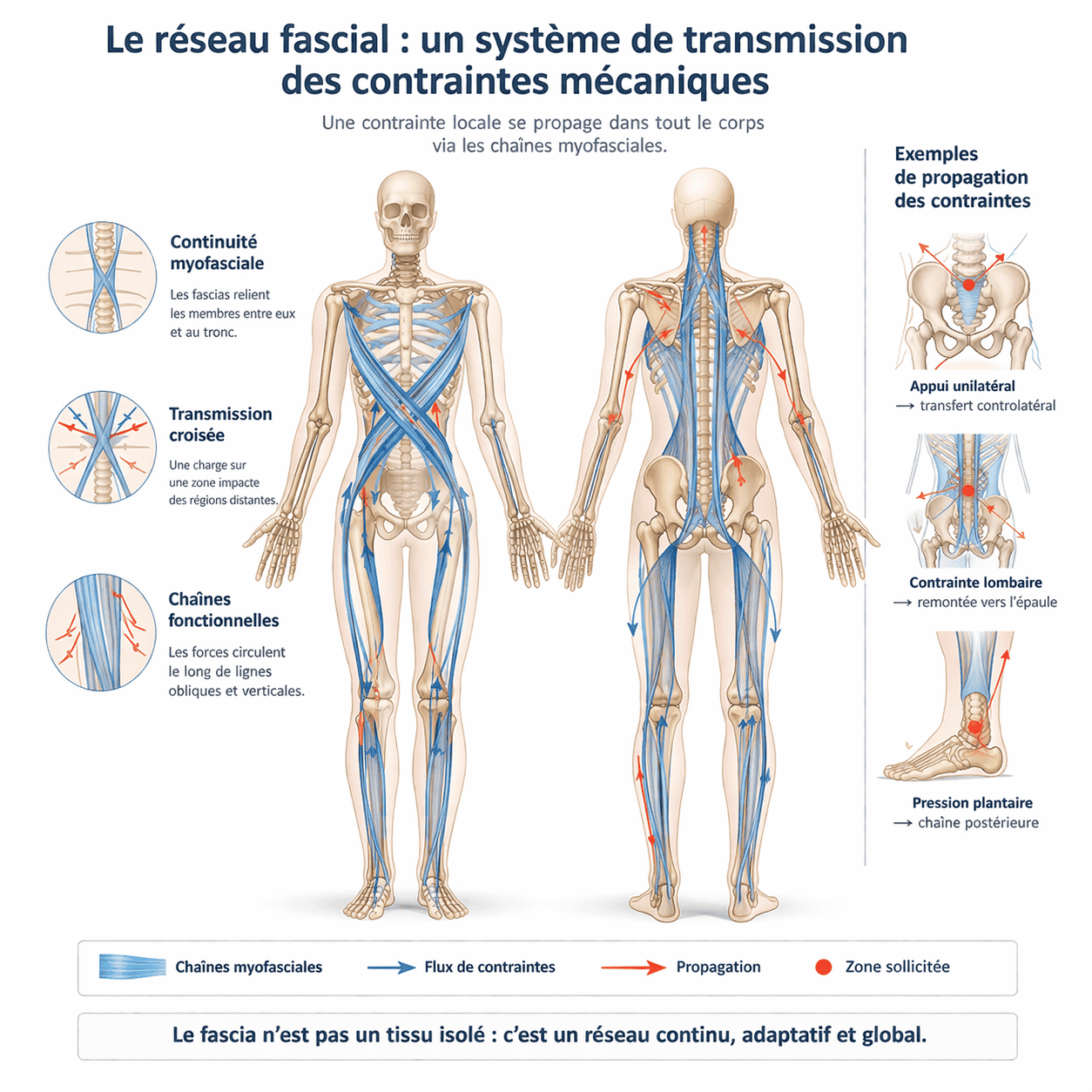
Ces capacités reposent sur deux propriétés fondamentales, qui transforment les fascias en bien plus qu’un simple tissu de soutien :
A. La tenségrité
Un principe d’équilibre dynamique où tensions et compressions s’harmonisent pour maintenir la stabilité sans rigidité.
B. Le système neuro-sensoriel
Un réseau de capteurs qui transmet en permanence des informations au cerveau, influençant votre proprioception et votre perception de la douleur.
Ensemble, ces mécanismes font des fascias le système de régulation invisible de votre corps — un système si puissant qu’il peut, quand il dysfonctionne, être à l’origine de douleurs chroniques inexpliquées.
Commençons par explorer le premier pilier : la tenségrité, ce principe qui permet à votre corps de rester stable et mobile, sans avoir besoin de rigidité.
2.1. La tenségrité : le principe d’équilibre sans rigidité
La tenségrité (contraction de tension et intégrité) est un principe d’architecture où des éléments en tension (comme les fascias) s’équilibrent avec des éléments en compression (comme les os). Ce mécanisme, décrit par Buckminster Fuller et appliqué à la biologie par Ingber (1998), explique comment votre corps maintient sa stabilité sans rigidité excessive.
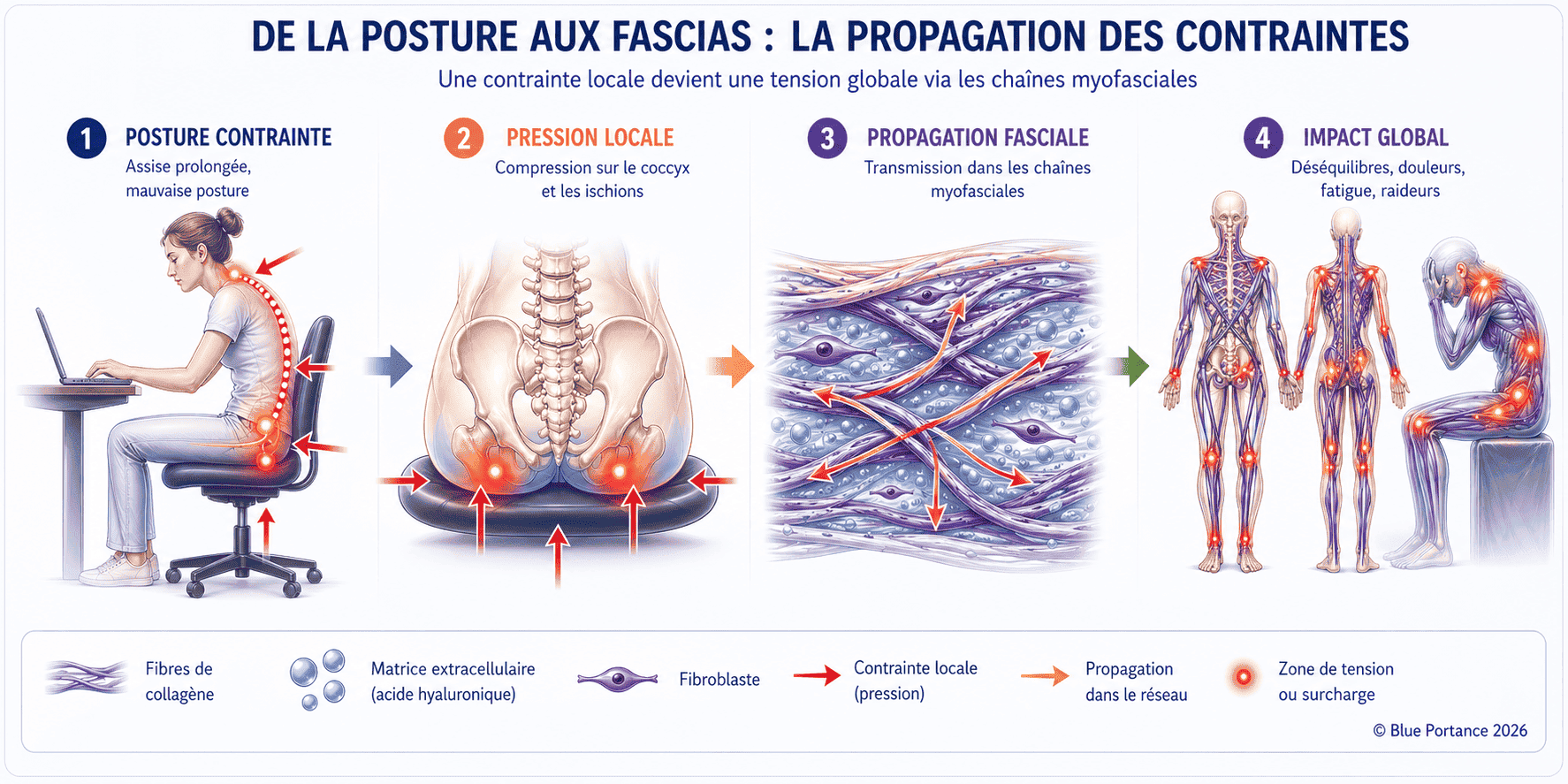
Si vous ressentez une douleur au coccyx, au bassin ou au dos en position assise, il est possible que la contrainte ne vienne pas uniquement de cette zone, mais de la manière dont votre corps répartit — ou ne répartit plus — ces contraintes.
Dans les fascias, la tenségrité permet :
- Une répartition homogène des contraintes : les tensions sont diffusées dans tout le réseau fascial, évitant les surcharges locales. Exemple : lorsque vous portez un sac lourd, les fascias de l’épaule redistribuent la charge vers le bassin et les jambes.
- Une stabilité passive : contrairement aux muscles (qui fatiguent), les fascias maintiennent l’équilibre de manière économique. C’est pourquoi vous pouvez tenir debout sans effort conscient.
- Une adaptabilité immédiate : le système ajuste en permanence les tensions pour s’adapter aux mouvements ou aux postures. Exemple : lorsque vous vous penchez, les fascias du dos se tendent pour compenser, tandis que ceux de l’avant se relâchent.
👉 Métaphore : Imaginez une tente où les mâts (os) résistent à la compression, tandis que les câbles (fascias) maintiennent la tension. Si un câble se tend ou se relâche, toute la structure s’ajuste automatiquement pour conserver son équilibre. Dans votre corps, ce mécanisme permet de répartir les forces sans surcharger une zone précise.
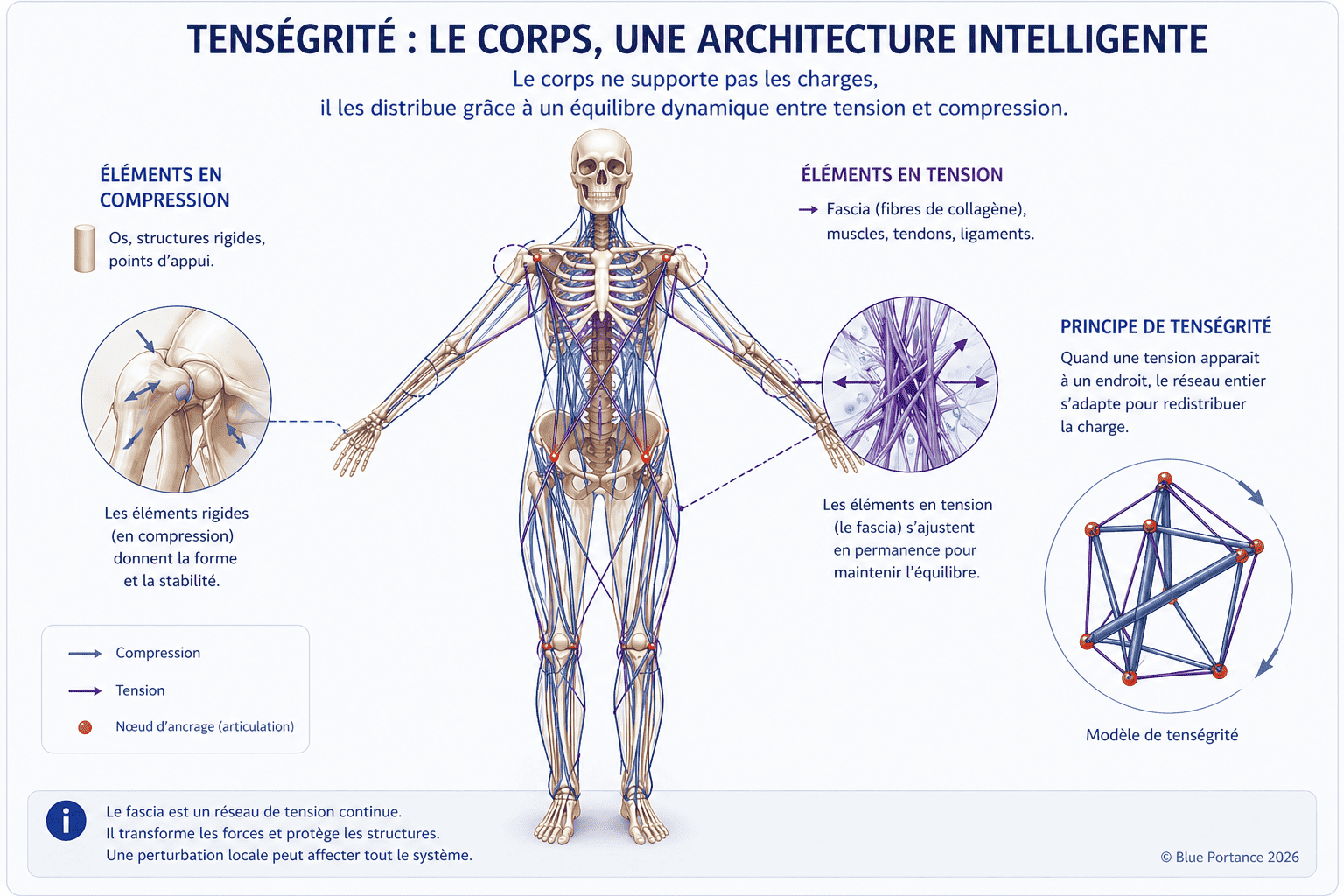
Cette organisation s’applique à différentes échelles du vivant, depuis la cellule jusqu’aux structures macroscopiques (Ingber, 1998). Elle implique qu’une tension localisée (par exemple, dans le bassin) peut avoir des répercussions à distance (douleurs lombaires ou cervicales), modifiant l’équilibre global.C’est ce principe qui est au cœur des approches thérapeutiques modernes, comme l’ostéopathie ou les chaînes musculaires (Myers, 2014).

Une douleur localisée peut souvent trouver son origine dans un déséquilibre de tenségrité à distance.
2.2. Le réseau neuro-sensoriel : quand les fascias « parlent » au cerveau
Penser les fascias comme un simple système mécanique, c’est comme étudier un réseau électrique sans tenir compte du courant qui y circule. Leur rôle dépasse la biomécanique : ils forment un système neuro-sensoriel distribué, grâce à leur densité exceptionnelle en mécanorécepteurs. Ces capteurs, étudiés par Schleip (2003), transforment les fascias en un système de communication permanent avec le cerveau, influençant la proprioception et la perception de la douleur.
En effet, les fascias ne se contentent pas de transmettre des forces : ils transmettent également de l’information. dans lequel la perception et la régulation ne sont pas centralisées, mais émergent d’un dialogue permanent entre les tissus et le système nerveux.
Les travaux de Langevin ont notamment proposé de considérer le tissu conjonctif comme un réseau de signalisation à l’échelle du corps entier, capable de transmettre des informations mécaniques influençant le comportement cellulaire et neuronal (Langevin, 2006). Dans ce contexte, chaque variation de tension, chaque micromouvement, chaque modification de pression est immédiatement captée et transmise.
Le cerveau ne reçoit donc pas un signal isolé, mais un flux continu d’informations issues de l’ensemble du réseau fascial. Il interprète ces informations pour ajuster la posture, le tonus musculaire et la coordination des mouvements. Ce dialogue permanent constitue la base de l’adaptation du corps.
A. Les mécanorécepteurs : des capteurs ultra-sensibles
Trois types de récepteurs jouent un rôle clé :
- Corpuscules de Ruffini : sensibles aux étirements lents et aux changements de tension. Ils jouent un rôle clé dans la proprioception (perception du corps dans l’espace).
- Corpuscules de Pacini : réactifs aux vibrations et aux pressions rapides. Ils aident à ajuster les mouvements en temps réel.
- Terminaisons nerveuses libres : détectent les contraintes excessives et peuvent déclencher des signaux de douleur.
Ces récepteurs envoient en permanence des informations au cerveau sur :
- L’état des tensions dans les tissus.
- Les mouvements du corps.
- Les changements de pression.
👉 Exemple : Lorsque vous fermez les yeux et touchez votre nez, les mécanorécepteurs des fascias informent votre cerveau de la position exacte de votre bras, de votre épaule et de votre cou. C’est ce qui permet un mouvement précis, même sans contrôle visuel.
B. Proprioception et douleur : deux faces d’une même pièce
Le réseau neuro-sensoriel des fascias influence deux aspects majeurs :
- La proprioception : la capacité à percevoir la position et les mouvements de son corps. Exemple : savoir où se trouve votre main sans la regarder.
- La nociception : la détection des stimuli douloureux. Exemple : sentir une tension dans le dos avant qu’elle ne devienne douloureuse.
Lorsque ce système dysfonctionne (par exemple, en cas d’inflammation ou de raideur), deux phénomènes peuvent survenir :
- Allodynie : une stimulation normalement indolore (comme un effleurement) est perçue comme douloureuse.
- Hyperalgésie : une douleur est amplifiée par rapport à la stimulation réelle.
👉 Cas clinique : Dans les lombalgies chroniques, les mécanorécepteurs des fascias lombaires deviennent hypersensibles. Le cerveau interprète alors des tensions normales comme des signaux de douleur, même en l’absence de lésion. C’est ce qui explique pourquoi certaines douleurs persistent alors que les examens (IRM, radios) ne montrent rien d’anormal.
Le fascia n’est pas seulement un système de transmission des contraintes. Il est une interface active entre mécanique et perception.
3. Les fascias comme organe de régulation et d’harmonisation des contraintes
3.1. Redistribution automatique des forces
Comprendre le lien entre fascias et douleur permet de dépasser une vision uniquement locale des symptômes. Grâce à la tenségrité, les fascias assurent une redistribution des contraintes qui dépasse largement une simple fonction de soutien. Lorsqu’une force est appliquée au corps, elle n’est pas absorbée localement, mais diffusée à travers le réseau fascial, permettant une harmonisation des contraintes à l’échelle globale.
Chaque mouvement, chaque posture, chaque effort génère des forces qui traversent le corps. Sans les fascias, ces forces se concentreraient sur des points précis (articulations, nerfs, organes), entraînant des surcharges et des lésions. Grâce à leur organisation en réseau continu, les fascias diffusent et répartissent ces contraintes sur l’ensemble du corps.
Exemple concret :
Lorsque vous marchez, l’impact de chaque pas est absorbé par les fascias plantaires, puis transmis aux fascias des jambes, du bassin et même du dos. Ce système de redistribution évite que les chocs ne se concentrent sur les genoux ou les vertèbres, protégeant ainsi vos articulations sur le long terme.
Ce mécanisme illustre que la stabilité ne repose pas sur la rigidité, mais sur la capacité du système à répartir et à adapter les contraintes.
Les fascias présentent également un comportement viscoélastique : lorsqu’ils sont sollicités, ils absorbent une partie de l’énergie mécanique, mais n’en restituent pas la totalité. Une fraction de cette énergie est dissipée, notamment sous forme de chaleur — un phénomène appelé hystérésis (Fung, 1993 ; Humphrey, 2002).
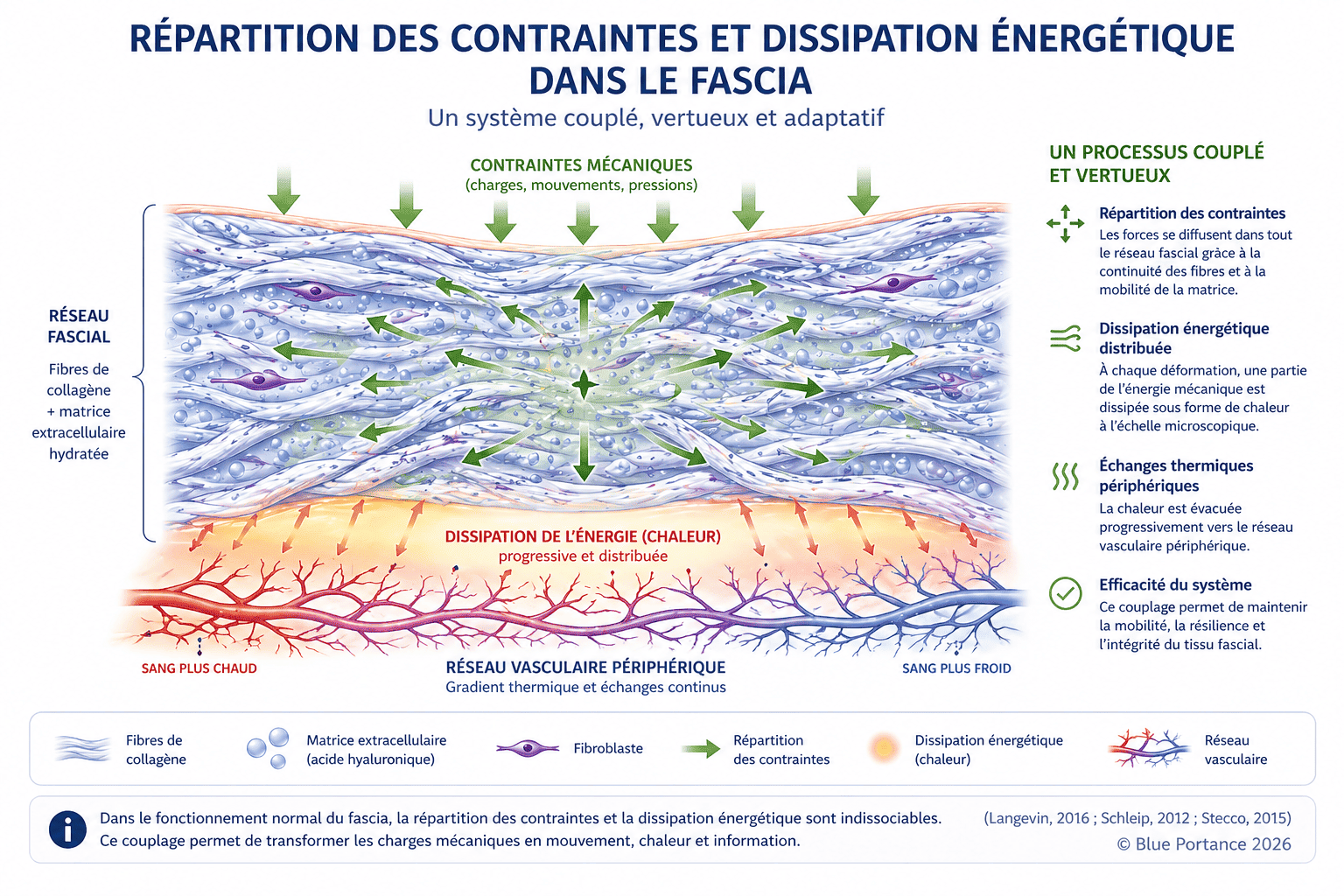
Dans un système fonctionnel, cette dissipation reste répartie dans l’ensemble du réseau fascial et participe à l’amortissement des contraintes. En revanche, lorsque les sollicitations deviennent répétitives et peu variables — comme en position assise prolongée — l’hystérésis augmente localement. L’énergie mécanique ne circule plus de manière homogène et tend à se concentrer, traduisant une perte progressive d’efficacité mécanique du tissu (Langevin, 2016).
3.2. Maintien de la stabilité sans effort conscient
Contrairement aux muscles, qui nécessitent une activation volontaire et se fatiguent, les fascias assurent une stabilité continue grâce à leur élasticité et à leur organisation en réseau. Ils permettent une adaptation permanente aux micro-variations de posture, sans effort conscient.
En position assise, un fascia pelvien fonctionnel répartit automatiquement le poids du corps entre le coccyx, les tubérosités ischiatiques et les structures environnantes. Cette répartition évite la concentration de pression sur une zone unique et limite l’apparition de douleurs.
Lorsque cette capacité d’adaptation est préservée, la posture reste dynamique, même en situation statique.
3.3. Protection des structures sensibles
Les fascias jouent également un rôle essentiel dans la protection des structures sensibles, notamment les nerfs et les vaisseaux sanguins. Ils créent des espaces de glissement qui permettent à ces structures de se déplacer librement, tout en amortissant les contraintes mécaniques.
Dans le cas d’une névralgie pudendale, la douleur n’est pas toujours causée par une compression directe du nerf. Elle peut résulter d’une altération du glissement dans son environnement fascial, liée à une perte d’harmonisation des contraintes dans le bassin. Cette altération modifie les signaux mécaniques perçus par les récepteurs locaux, qui sont ensuite interprétés par le système nerveux.
Ce phénomène est corroboré par des travaux expérimentaux montrant que, chez des patients souffrant de lombalgies chroniques, la capacité de glissement des fascias peut être réduite d’environ 50 % par rapport à des sujets asymptomatiques (Langevin et al., 2011).
Cette altération du glissement n’est pas nécessairement liée à une lésion visible, mais à une modification des propriétés du tissu conjonctif, notamment une densification du collagène et une diminution de la mobilité entre les couches (Langevin, 2016).
Ainsi, la douleur apparaît comme le résultat d’une interaction entre mécanique locale et perception globale.
4. Quand la tenségrité et l’harmonisation des contraintes sont perturbées
4.1. Causes des déséquilibres
Avant même d’entrer dans le détail, voici ce qui se passe lorsque le système perd sa capacité d’adaptation.
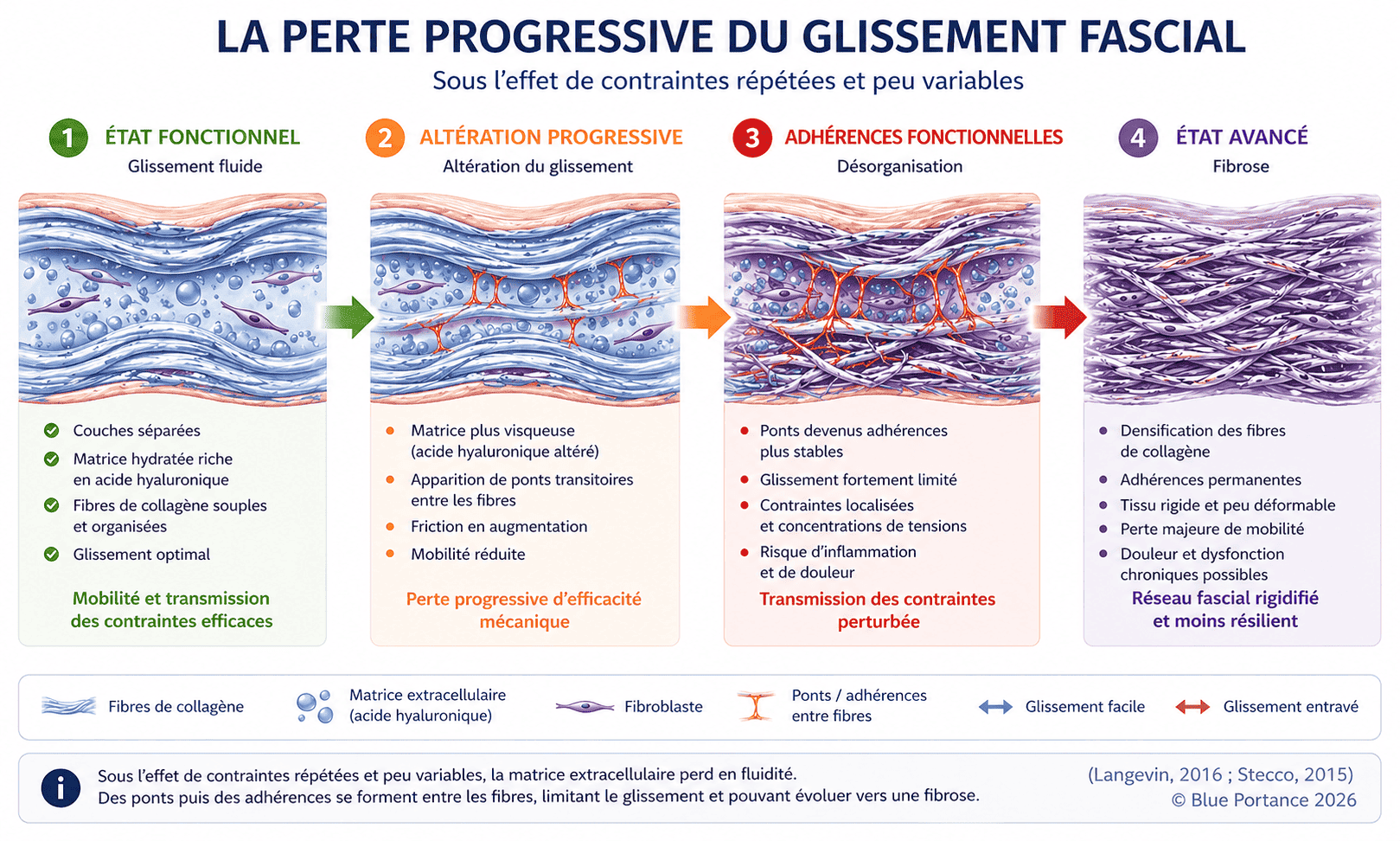
La tenségrité peut être perturbée lorsque les propriétés des fascias se modifient, notamment en cas de sédentarité, de contraintes répétitives ou de surcharges prolongées. Dans ces situations, le tissu perd en adaptabilité, et les contraintes ne sont plus correctement redistribuées.
À l’échelle cellulaire, cette modification du comportement mécanique s’accompagne d’une adaptation des fibroblastes, les principales cellules du tissu conjonctif. En réponse à des contraintes répétitives et peu variables, ces cellules peuvent augmenter la production de collagène, contribuant à une densification du fascia et à une diminution du glissement entre les couches (Langevin, 2016).
À l’inverse, des sollicitations mécaniques variées, notamment des étirements doux, modifient leur comportement : les fibroblastes s’allongent, réorganisent leur cytosquelette et participent activement à la régulation de la tension tissulaire (Langevin et al., 2005 ; Langevin et al., 2017).
Si les fascias du bassin deviennent moins capables de s’adapter, les contraintes mécaniques se concentrent localement. Cette concentration peut entraîner une surcharge sur des structures sensibles comme le coccyx, les lombaires ou les nerfs pelviens.
4.2. Conséquences : douleurs et compensations
Lorsque la tenségrité est altérée, le corps met en place des compensations. Ces ajustements permettent de maintenir un certain équilibre, mais ils peuvent également générer de nouvelles contraintes dans d’autres zones.
Une cicatrice abdominale peut modifier les tensions fasciales locales. Cette modification se propage au réseau environnant, déséquilibrant la tenségrité du bassin. Le corps compense, mais cette compensation peut entraîner des douleurs pelviennes ou lombaires, sans que la cause initiale soit immédiatement identifiable.
Ces mécanismes montrent que la perturbation du système ne dépend pas uniquement de l’intensité des contraintes, mais également de leur répétition et de leur faible variabilité, qui modifient progressivement les propriétés mécaniques et biologiques du tissu (Langevin, 2016 ; Stecco, 2015).
4.3. Rôle du système neuro-sensoriel dans la douleur chronique
Lorsque ces perturbations persistent, le système neuro-sensoriel peut se modifier. Les mécanorécepteurs deviennent plus sensibles, et le système nerveux peut amplifier les signaux. Ce phénomène est proche de ce que l’on décrit comme une sensibilisation centrale (Latremoliere & Woolf, 2009).
Dans ce contexte, la douleur n’est plus uniquement liée à la contrainte mécanique initiale, mais à la manière dont cette contrainte est interprétée par le système nerveux. Le cerveau peut alors maintenir ou amplifier une perception douloureuse, même lorsque la cause mécanique directe a diminué.
5. Le cerveau : chef d’orchestre d’un système distribué
Dans ce système, le cerveau joue un rôle central, mais il ne peut pas être considéré comme un simple centre de commande. Il agit comme un chef d’orchestre au sein d’un système distribué, recevant en permanence des informations issues du réseau fascial et les intégrant pour produire une réponse adaptée.
Les travaux en neurosciences de la douleur montrent que la perception douloureuse résulte de l’activité d’un réseau cérébral complexe, modulé par l’attention, l’expérience et le contexte (Tracey & Mantyh, 2007). Le cerveau ne fait donc pas que recevoir un signal : il l’interprète, le module et peut même l’anticiper.
Cette capacité repose notamment sur la plasticité neuronale, qui permet au système nerveux de s’adapter… mais aussi, dans certains cas, de maintenir des réponses inadaptées.
La douleur apparaît comme une production du système dans son ensemble, et non comme le simple reflet d’une contrainte locale.
4.4. Pourquoi une douleur peut exister sans lésion visible ?
Il est fréquent d’observer des douleurs persistantes alors que les examens médicaux (IRM, scanner, radiographies) ne montrent aucune lésion identifiable. Cette situation ne signifie pas que la douleur est “imaginaire” — elle reflète une modification du fonctionnement du système.
Dans un système vivant, la douleur ne dépend pas uniquement de l’état structurel des tissus, mais de l’interaction entre plusieurs dimensions :
- La mécanique tissulaire : une perte de glissement ou une mauvaise répartition des contraintes peut générer des tensions locales non visibles à l’imagerie.
- Le réseau fascial : une altération de la tenségrité peut perturber l’équilibre global, créant des zones de surcharge à distance de la zone douloureuse.
- Le système neuro-sensoriel : les mécanorécepteurs peuvent devenir plus sensibles, amplifiant des signaux mécaniques pourtant modérés.
Le cerveau n’interprète pas une “lésion”, mais un ensemble de signaux issus du corps. Lorsque ces signaux deviennent incohérents ou amplifiés, il peut produire une perception douloureuse, même en l’absence de dommage tissulaire identifiable.
Dans certaines lombalgies chroniques, des patients présentent des douleurs importantes malgré des examens normaux. Des études ont montré que ces douleurs peuvent être liées à une altération du glissement fascial et à une hypersensibilisation du système nerveux, plutôt qu’à une lésion structurelle visible.
Une douleur peut être réelle, mesurable et invalidante, même en l’absence de lésion identifiable à l’imagerie. Elle traduit alors un déséquilibre du système de régulation des contraintes et de la perception, plutôt qu’un dommage localisé.
5. Restaurer la dynamique du système : pourquoi les micro-mouvements changent tout
Si la douleur ne vient pas uniquement d’une lésion, mais d’un déséquilibre du système — mécanique, fascial et neuro-sensoriel — alors la question devient : comment rétablir un fonctionnement normal ?
Contrairement aux idées reçues, ce n’est pas l’immobilité ni la “bonne posture figée” qui permettent de soulager durablement. Ce qui manque le plus souvent, c’est la variabilité mécanique : de micro-mouvements continus qui permettent au système de fonctionner.
- Ils restaurent le glissement fascial en relançant les échanges dans la matrice extracellulaire.
- Ils répartissent les contraintes, évitant leur concentration sur une zone sensible (coccyx, lombaires, périnée…).
- Ils réalimentent le système neuro-sensoriel, en envoyant au cerveau des signaux variés et cohérents.
À l’inverse, une position assise statique — même “bien positionnée” — favorise la répétition des contraintes, l’augmentation locale de l’hystérésis et la perte progressive d’adaptabilité du système.
Ce n’est pas seulement la position qui compte… mais la capacité à bouger en continu dans cette position.
Pourquoi c’est difficile dans la vraie vie ?
Parce que la plupart des assises bloquent précisément ce dont votre corps a besoin : la liberté de micro-ajustement.
Elles stabilisent… mais au prix d’une perte de mobilité fine. Résultat : le système ne peut plus répartir les contraintes, ni réguler les tensions.
👉 Et concrètement, qu’est-ce que cela change pour vous ?
Tant que ces micro-mouvements ne sont pas restaurés, le système reste bloqué : les contraintes se répètent, les zones de surcharge persistent… et les douleurs aussi.
C’est précisément pour répondre à ce problème qu’a été développée une approche différente de l’assise : non plus chercher la “bonne position”, mais restaurer la capacité du corps à s’adapter en permanence.
Passez de la compréhension à l’action
Si vous vous reconnaissez dans ces mécanismes — douleurs en position assise, inconfort persistant, sensation de blocage — alors la question n’est plus de comprendre… mais d’agir sur ce qui les entretient. La vraie question maintenant est simple : votre assise permet-elle à votre corps de fonctionner… ou l’en empêche-t-elle ?
👉 Testez concrètement une assise conçue pour restaurer les micro-mouvements et relancer la dynamique naturelle du corps — là où les assises classiques bloquent le système.
Découvrir quelle assise Aporia® est faite pour vous6. Synthèse : le corps comme orchestre
Le corps peut alors être compris comme un orchestre. Les fascias constituent à la fois les instruments et le réseau de transmission des contraintes et des informations.
Le système nerveux agit comme un chef d’orchestre, mais un chef qui dépend des signaux qu’il reçoit pour ajuster son interprétation.
Le mouvement correspond à la partition, et la douleur à la musique produite par l’interaction de l’ensemble.
Lorsque l’harmonisation des contraintes est respectée, le système fonctionne de manière fluide. Lorsque cette harmonisation est perturbée, des déséquilibres apparaissent, pouvant se traduire par de la douleur.
Pour aller plus loin
Approfondir : les fascias en images
Ce documentaire d’ARTE illustre, par des exemples concrets et des observations cliniques, les mécanismes décrits dans cette page : rôle des fascias dans le mouvement, adaptation des tissus, douleur persistante malgré l’absence de lésion identifiable à l’imagerie et importance du glissement fascial.
Il constitue un complément utile pour visualiser ces phénomènes et en saisir la réalité à travers des situations vécues.
Source : ARTE — Les alliés cachés de notre organisme : les fascias
À explorer sur Blue Portance
- ➡️ Comprendre la fibrose fasciale :«Pourquoi votre corps se transforme en armure»
- ➡️ L’importance des micro-mouvements : « Pourquoi bouger un peu est plus important que bouger beaucoup ?»
- ➡️ Douleur Chronique Partie 1 : «Douleur chronique décryptée : comprendre les mécanismes pour enfin agir »
Références scientifiques
- DeLancey, J. O. (1992). Anatomic aspects of vaginal eversion after hysterectomy. American Journal of Obstetrics and Gynecology, 166(6), 1717-1728.
- Ingber, D. E. (1998). The Architecture of Life – Scientific American, 278(1), 48-57.
- Latremoliere, A., & Woolf, C. J. (2009). Central sensitization.
- Moseley, G. L. (2007). Reconceptualising pain according to modern pain science. Physical Therapy Reviews, 12(3), 169-178..
- Myers, T. W. (2014). Anatomy Trains: Myofascial Meridians for Manual and Movement Therapists (3rd ed.). Elsevier.
- Langevin, H. M. (2006). Connective tissue: a body-wide signaling network.
- Schleip, R. (2003). Fascial plasticity: A new neurobiological explanation. Journal of Bodywork and Movement Therapies, 7(1), 11-19.
- Schleip, R. et al. (2012). Fascia as a Sensory Organ.
- Stecco, C. (2015). Functional Atlas of the Human Fascial System – Elsevier.
- Tracey, I., & Mantyh, P. W. (2007). The cerebral signature for pain.
© Blue Portance. Reproduction et diffusion autorisées à des fins non commerciales, sous réserve de citation de la source : « Blue Portance – Doctrine SBNFA™ ».


