6. Morphologie et mobilité du coccyx : une vulnérabilité mécanique multifactorielle
Base de connaissances Coccygodynie
Au-delà des mécanismes fonctionnels et neurologiques, l’anatomie propre à chaque individu définit une vulnérabilité mécanique de terrain qu’il est désormais possible de classifier.
La morphologie du coccyx n’est ni uniforme ni neutre dans la population générale. Les données anatomiques et radiologiques montrent une variabilité interindividuelle importante, qui conditionne la manière dont les contraintes mécaniques de l’assise, du mouvement et des traumatismes sont absorbées ou, au contraire, concentrées.
Cette diversité morphologique définit une vulnérabilité mécanique de terrain, ni pathologique en soi ni systématiquement douloureuse, mais qui influence la réponse du système aux contraintes environnementales.
1. La classification morphologique de référence
Les travaux fondateurs de Postacchini et Massobrio (1983) ont proposé une classification morphologique du coccyx en quatre types principaux, fondée sur la courbure et l’orientation des segments coccygiens (Postacchini & Massobrio, 1983).
- Type I : coccyx légèrement incurvé vers l’avant, prolongeant harmonieusement le sacrum.
- Type II : courbure ventrale plus marquée, pointe dirigée vers l’intérieur du bassin.
- Type III : angulation antérieure brutale entre deux segments.
- Type IV : subluxation ou instabilité inter-segmentaire.
L’identification de ces types repose notamment sur la radiographie dynamique assis/debout, telle que standardisée par Maigne et al. (1996) (Maigne et al., 1996).
Cette approche a montré une corrélation entre certaines morphologies (II, III, IV) et une incidence plus élevée de coccygodynie, y compris en l’absence de lésion visible à l’imagerie statique (Maigne et al., 1996 ; Nathan et al., 2010).
2. Prédisposition anatomique et réponse au traumatisme
À traumatisme égal — chute comparable, accouchement similaire, contrainte d’assise identique — certains individus développent une douleur chronique persistante, tandis que d’autres récupèrent spontanément.
La douleur apparaît alors comme la rencontre entre :
- une architecture osseuse spécifique (terrain morphologique), et
- une contrainte mécanique environnementale (assise, répétition, choc),
- que le système ne parvient plus à absorber (dysfonction adaptative).
3. Vers une lecture morphologique élargie
Les données cliniques ont élargi la lecture morphologique vers six profils, intégrant des formes rétroversées ou latéralisées, et des configurations associées à des spicules (Nathan et al., 2010 ; Garg & Ahuja, 2021).
Ces morphotypes ne sont pas des causes isolées. Ils doivent être lus comme des facteurs de vulnérabilité mécanique, dont l’expression dépend du comportement dynamique.
- Un morphotype est une configuration anatomique constitutionnelle : variation interindividuelle de courbure, d’angulation ou d’alignement. Il définit un terrain, pas un diagnostic.
- Une lésion est une altération acquise et objectivable : fracture, luxation, subluxation instable, instabilité post-traumatique.
- Sans cette distinction, une conclusion erronée devient possible : “j’ai un type III → je suis malade”. La doctrine correcte est : la morphologie définit un terrain ; la lésion correspond à une rupture de l’équilibre adaptatif.
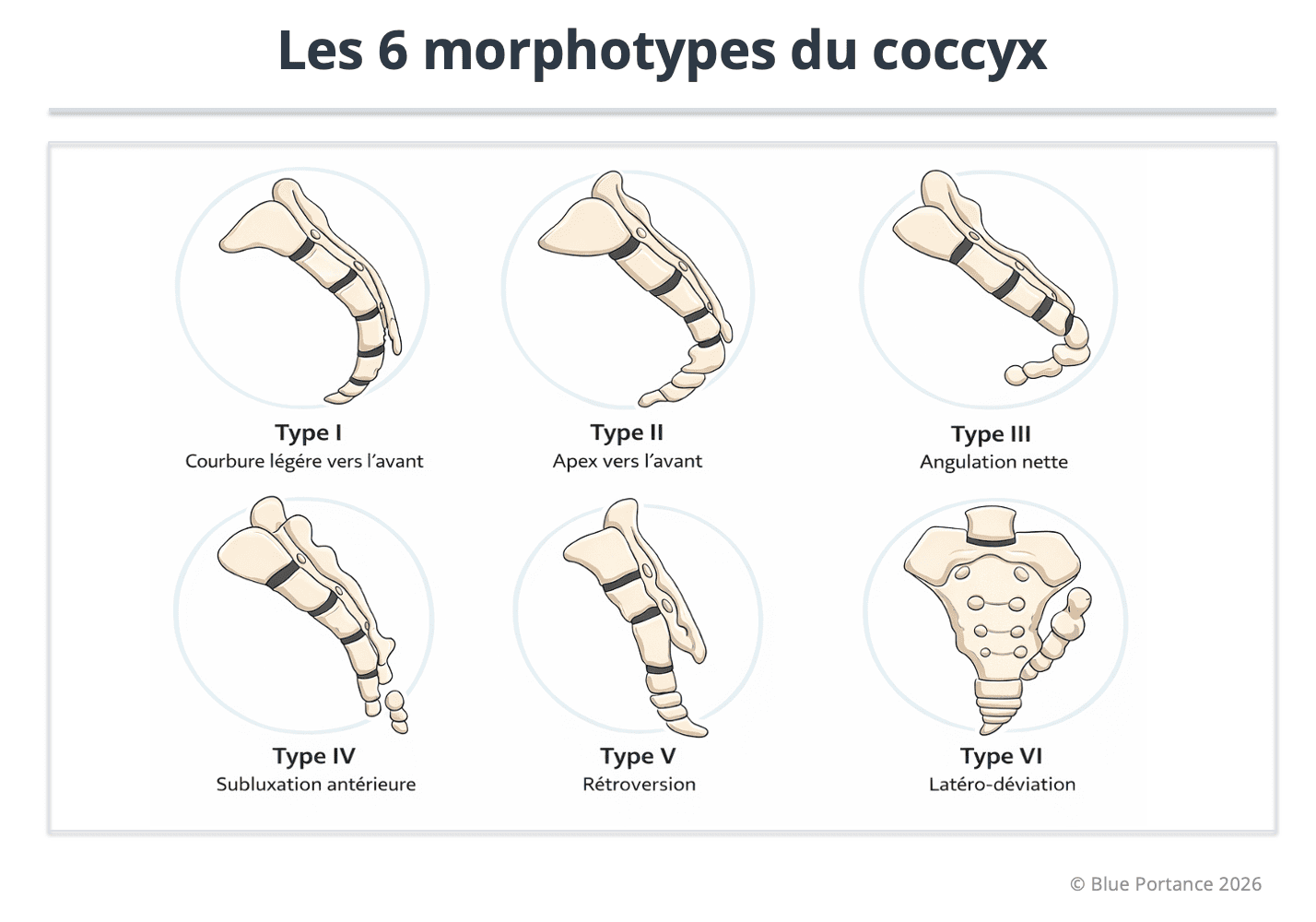
Variations morphologiques (types I à VI). La morphologie définit un terrain mécanique de vulnérabilité ; l’expression clinique dépend de la mobilité dynamique et des contraintes d’assise (Postacchini & Massobrio, 1983 ; Maigne et al., 1996).
| Type | Description anatomique | Caractéristiques mécaniques | Lien avec la coccygodynie |
|---|---|---|---|
| Type I | Courbure douce, alignée avec le sacrum | Bonne dissipation des contraintes | Faible prévalence douloureuse |
| Type II | Courbure ventrale marquée | Concentration des contraintes en assise | Prévalence modérée à élevée |
| Type III | Angulation segmentaire antérieure | Point de conflit mécanique localisé | Prévalence élevée |
| Type IV | Subluxation sacro- ou inter-coccygienne | Instabilité dynamique (assis/debout) | Fortement associée à la douleur |
| Type V | Rétroversion ± spicule osseux | Irritation tissulaire chronique | Très forte association |
| Type VI | Déviation latérale / alignement asymétrique | Contraintes dissymétriques | Douleurs atypiques ou projetées |
Ces profils ne constituent ni un diagnostic ni une fatalité. Ils représentent des facteurs de vulnérabilité mécanique, dont l’expression clinique dépend de la mobilité effective, de l’état des tissus mous et des contraintes répétées.
4. Biomécanique segmentaire : du morphotype au comportement mécanique
Parler de “forme” globale du coccyx est utile pour classer, mais insuffisant pour comprendre la mécanique.
Le coccyx est une charnière terminale composée de 3 à 5 segments, reliés par des articulations inter-coccygiennes, et articulés au sacrum (articulation sacro-coccygienne). La mécanique n’est donc pas monobloc.
Concrètement, chaque morphotype influence :
- la localisation du centre de rotation en dynamique,
- l’existence d’un point d’angulation segmentaire,
- la présence d’une zone de concentration des contraintes en assise,
- et la manière dont les forces sont dissipées… ou focalisées.
Exemple clé : un type III n’est pas “plus courbé”. C’est une angulation segmentaire pouvant devenir un point de conflit mécanique. Un type IV ajoute une dimension d’instabilité dynamique, généralement mieux objectivée en imagerie fonctionnelle (assis/debout) (Maigne et al., 1996).
- On ne lit plus seulement : “Voici les 6 formes”.
- On lit : “Voici comment chaque architecture peut se comporter en dynamique”.
5. Mobilité physiologique : hypermobilité vs hypomobilité
Le coccyx n’est pas seulement une forme : c’est un segment dynamique. Les clichés dynamiques assis/debout ont montré une mobilité physiologique, souvent décrite dans une fourchette d’environ 20 à 30 degrés selon les contextes, soulignant le rôle d’amortisseur terminal (Maigne et al., 1996).
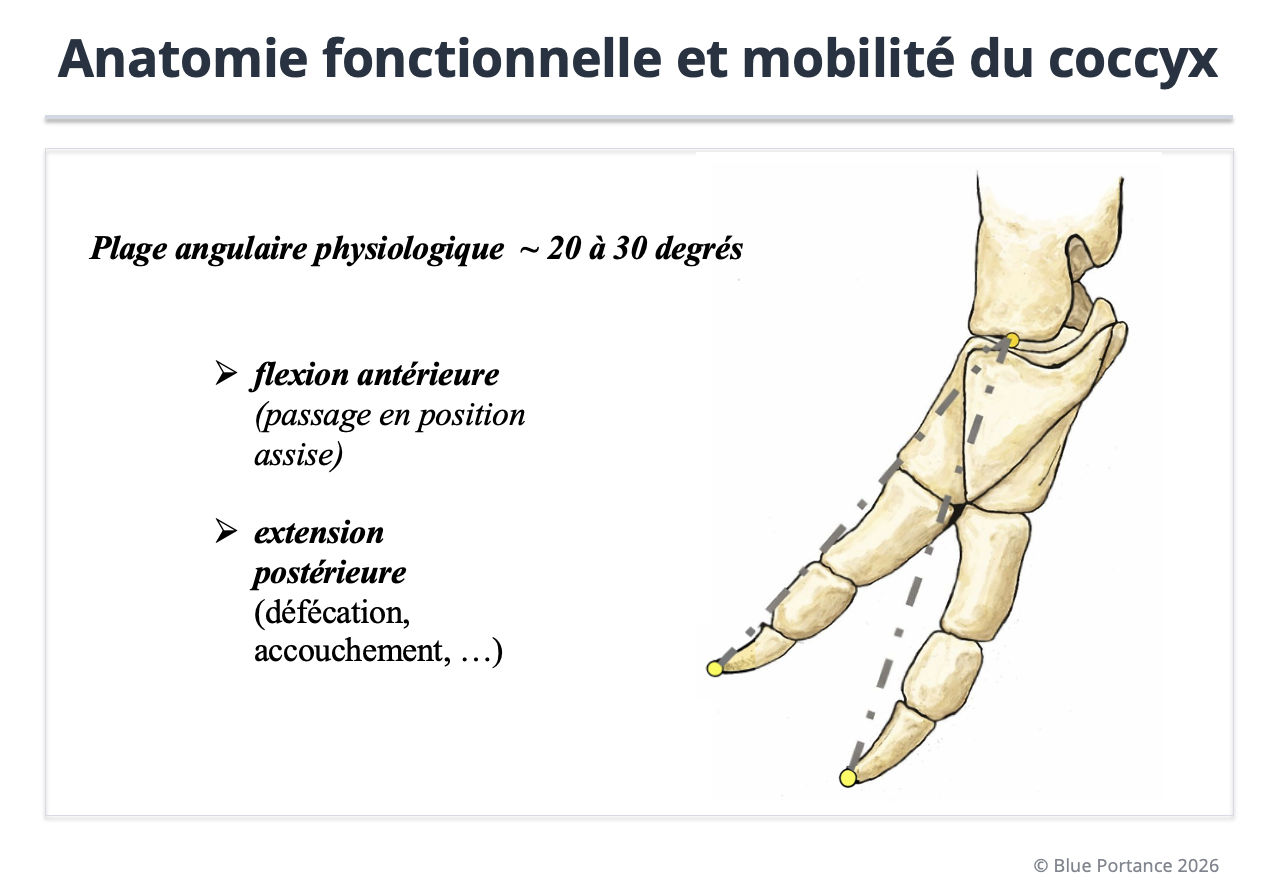
Illustration de l’amplitude angulaire normale en flexion-extension (environ 20–30°) observée en imagerie dynamique assis/debout. Le coccyx agit comme une charnière terminale adaptative du rachis. Une hypermobilité (excès d’angulation) comme une hypomobilité (rigidification) peuvent altérer la dissipation des contraintes et favoriser une transmission anormale des charges vers les tissus mous (Maigne et al., 1996).
Deux dérives opposées peuvent produire la douleur :
- Hypermobilité : excès d’angulation en assise, instabilité segmentaire, micro-traumatismes répétés, activation nociceptive locale — fréquemment décrite dans les tableaux associés aux types III–IV lorsqu’ils sont instables (Maigne et al., 1996 ; Nathan et al., 2010).
- Hypomobilité : blocage adaptatif, perte d’amortissement terminal, transmission plus directe des charges. Souvent moins visible sur l’imagerie statique, mais cliniquement pertinente (rigidification post-traumatique / protectrice).
Conséquence doctrinale : une même morphologie peut être asymptomatique si elle reste mobile, douloureuse si elle se rigidifie, et douloureuse si elle devient instable. La douleur dépend de l’interaction : Morphologie × Mobilité × Contraintes environnementales.
Exemples simples :
- Type II mobile → amortissement conservé ; Type II rigide → concentration de charge.
- Type III stable → adaptation possible ; Type III instable → micro-traumatismes répétés.
- Types V–VI : rétroversion / asymétrie → vecteurs mécaniques pouvant majorer conflit tissulaire ou douleurs projetées selon le contexte.
6. Interaction avec les tissus mous : le “so what” clinique
Le coccyx n’est pas un os isolé. Il est au carrefour d’insertion et de tension : plancher pelvien, ligament sacro-tubéral, grand fessier, convergence fasciale postérieure. Toute variation de morphologie ou de mobilité modifie les tensions tissulaires.
En pratique :
- Si hypermobile : traction répétée ligamentaire, irritation des insertions musculaires, micro-inflammation locale, sensibilisation périphérique.
- Si hypomobile : perte d’amortissement, compression des tissus postérieurs, perte de glissement fascial, hypertonie défensive du plancher pelvien.
Dans les deux cas, la douleur n’est pas “osseuse pure” : elle devient myo-fasciale et neuro-mécanique. La morphologie ne cause pas directement la douleur ; elle modifie la transmission des forces vers les tissus mous, pouvant déclencher inflammation locale, contraction réflexe et cercle vicieux douloureux (Nathan et al., 2010 ; Garg & Ahuja, 2021).
Conclusion doctrinale
- La morphologie coccygienne n’est ni un diagnostic ni une causalité directe : elle définit un terrain mécanique.
- La douleur émerge de l’interaction entre architecture osseuse (morphotype), comportement dynamique (hyper/hypomobilité), contraintes environnementales (assise, traumatismes, répétition) et réponse des tissus mous (muscles, ligaments, fascias).
- La coccygodynie n’est pas uniquement osseuse : c’est une interaction dynamique entre une charnière terminale et les tissus qui l’entourent.
- L’objectif clinique est d’identifier le mécanisme dominant (instabilité, rigidification, conflit tissulaire) pour orienter l’évaluation et la stratégie.
- Postacchini F, Massobrio M. Idiopathic coccygodynia. J Bone Joint Surg Am. 1983.
- Maigne JY et al. Dynamic radiographs in coccydynia. Spine. 1996.
- Maigne JY et al. Results of coccygectomy for coccydynia. Spine. 2000.
- Nathan ST et al. Coccygodynia: pathoanatomy and treatment. J Bone Joint Surg Br. 2010.
- Garg B, Ahuja K. Coccydynia: imaging and management. 2021.


