La douleur chronique n’est pas un phénomène unique. Elle peut évoluer en plusieurs stades, selon la manière dont le système nerveux réagit et s’organise.
👉 Comprendre dans quel stade vous vous situez est essentiel pour agir efficacement.
| Critère | Stade 1 – Amplification | Stade 2 – Auto-entretien |
|---|---|---|
| Cause | Réelle (lésion, contrainte) | Non identifiable ou secondaire |
| Mécanisme | Amplification d’un signal | Production autonome du signal |
| Système | Hyper-réactif | Auto-entretenu |
| Métaphore | Haut-parleur trop fort | Disque rayé / programme en boucle |
| Objectif thérapeutique | Réduire la sensibilité | Reprogrammer le système |
Dans cet article, nous allons nous concentrer sur le stade 1, où la douleur persiste parce que le système nerveux amplifie un signal encore présent.
Partie 1 : Pourquoi la douleur persiste-t-elle quand tout semble normal ?
Comprendre l’hypersensibilisation du système nerveux
Introduction : Un paradoxe déroutant
Vous ressentez une douleur tenace, parfois intense, parfois sourde. Pourtant, les examens médicaux — IRM, radiographies, analyses sanguines — ne révèlent aucune lésion visible. Les traitements classiques (anti-inflammatoires, kinésithérapie standard) apportent peu ou pas de soulagement. Et cette question vous hante : « Si tout va bien… pourquoi ai-je mal ? »
En réalité, ce scénario, aussi frustrant soit-il, est beaucoup plus courant qu’on ne l’imagine. En France, près de 20 % de la population souffre de douleurs chroniques sans cause organique identifiée (INSERM, 2023). Et surtout, ce n’est pas “dans la tête”. La réponse réside dans un mécanisme biologique méconnu : l’hypersensibilisation du système nerveux.
1. Douleur ≠ Lésion : Briser un mythe tenace
1.1. Le modèle traditionnel… et ses limites
Depuis des décennies, la médecine associe systématiquement douleur = lésion. Ce modèle, hérité de Descartes, suppose que :
- Une blessure ou une inflammation active des récepteurs de la douleur (nocicepteurs).
- Le signal remonte au cerveau via la moelle épinière.
- Le cerveau interprète ce signal comme une douleur.
Problème : Cependant, ce schéma explique mal les cas où la douleur persiste sans lésion sous-jacente, ou après la guérison de celle-ci. Par exemple :
- Les douleurs lombaires chroniques (où 85 % des IRM ne montrent aucune anomalie structurelle, selon Jensen et al., 1994).
- Les fibromyalgies, où la douleur est diffuse, sans inflammation détectable.
- Les douleurs post-opératoires qui perdurent des mois après la cicatrisation.
1.2. La révolution des neurosciences : la sensibilisation centrale
Ainsi, dans les années 2000, des chercheurs comme Clifford Woolf (2011) ont démontré que le système nerveux peut devenir hypersensible en réponse à des stimuli répétés ou prolongés. Ce phénomène, appelé sensibilisation centrale, se caractérise par :
- La baisse du seuil de déclenchement de la douleur (allodynie : un effleurement devient douloureux).
- Une amplification de la réponse (hyperalgésie : une piqûre est perçue comme une brûlure).
- La diffusion de la douleur (elle irradie au-delà de la zone initiale).
« La douleur chronique n’est pas le symptôme d’un problème, mais le problème lui-même. » — Lorimer Moseley, neuroscientifique et expert en douleur (2012)
2. Comment le système nerveux s’emballe-t-il ?
2.1. Le cerveau en mode “alerte maximale”
En effet, le système nerveux n’est pas un simple fil électrique : c’est un réseau adaptatif. Lorsqu’il est soumis à des signaux douloureux répétés, intenses ou associés à du stress, il active des mécanismes de protection exacerbés :
- L’amygdale, cette région cérébrale liée à la peur et à la mémoire émotionnelle, renforce l’anticipation de la douleur (Vachon-Presseau et al., 2016). Une simple pensée comme « Si je bouge, ça va faire mal » peut déclencher une réaction physique.
- Le cortex somatosensoriel (qui traite les sensations corporelles) s’étend pour inclure des zones saines, comme si le cerveau “cartographiait” la douleur sur des territoires non lésés (Flor et al., 1995).
2.2. La plasticité neuronale : quand la douleur “s’apprend”
Par ailleurs, le cerveau est plastique : il se remodèle en fonction de l’expérience. Dans le cas de la douleur chronique :
- Les synapses (connexions entre neurones) se renforcent, créant des circuits de la douleur plus efficaces… et plus difficiles à désactiver (Ji et al., 2003).
- Les récepteurs NMDA (impliqués dans la mémoire et la douleur) deviennent hyperexcitables, comme un interrupteur qui reste en position “ON” (Latremoliere & Woolf, 2009).
« Le système nerveux ne ment pas. Il exagère, mais c’est pour nous protéger. Le problème, c’est quand il reste bloqué en mode protection. » — David Butler, physiothérapeute et cofondateur de la *Neuro Orthopaedic Institute*
2.3. La boucle infernale : douleur → évitement → douleur
Un cercle vicieux s’installe :
- Douleur → Le patient évite certains mouvements (ex. : se pencher en avant).
- Évitement → Les muscles et articulations deviennent plus raides, les fascias (tissus conjonctifs) perdent leur capacité de glissement.
- Rigidité → Les contraintes mécaniques se concentrent et augmentent localement, sollicitant davantage les nocicepteurs.
- Nouveaux signaux douloureux → Le système nerveux les amplifie… et la boucle se renforce.
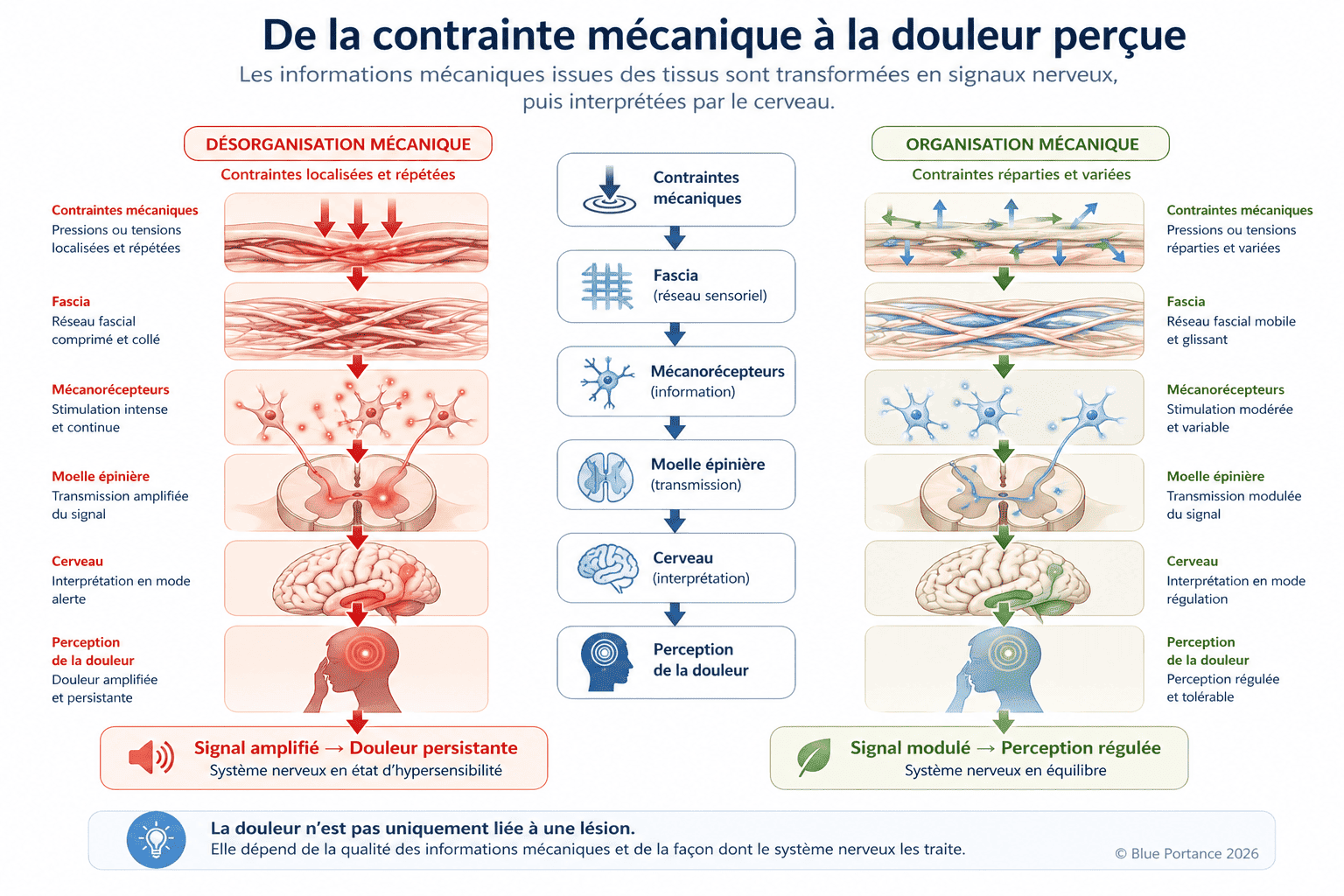
Résultat : La douleur se maintient et s’intensifie par amplification du signal, en lien avec des contraintes mécaniques persistantes et peu variables.
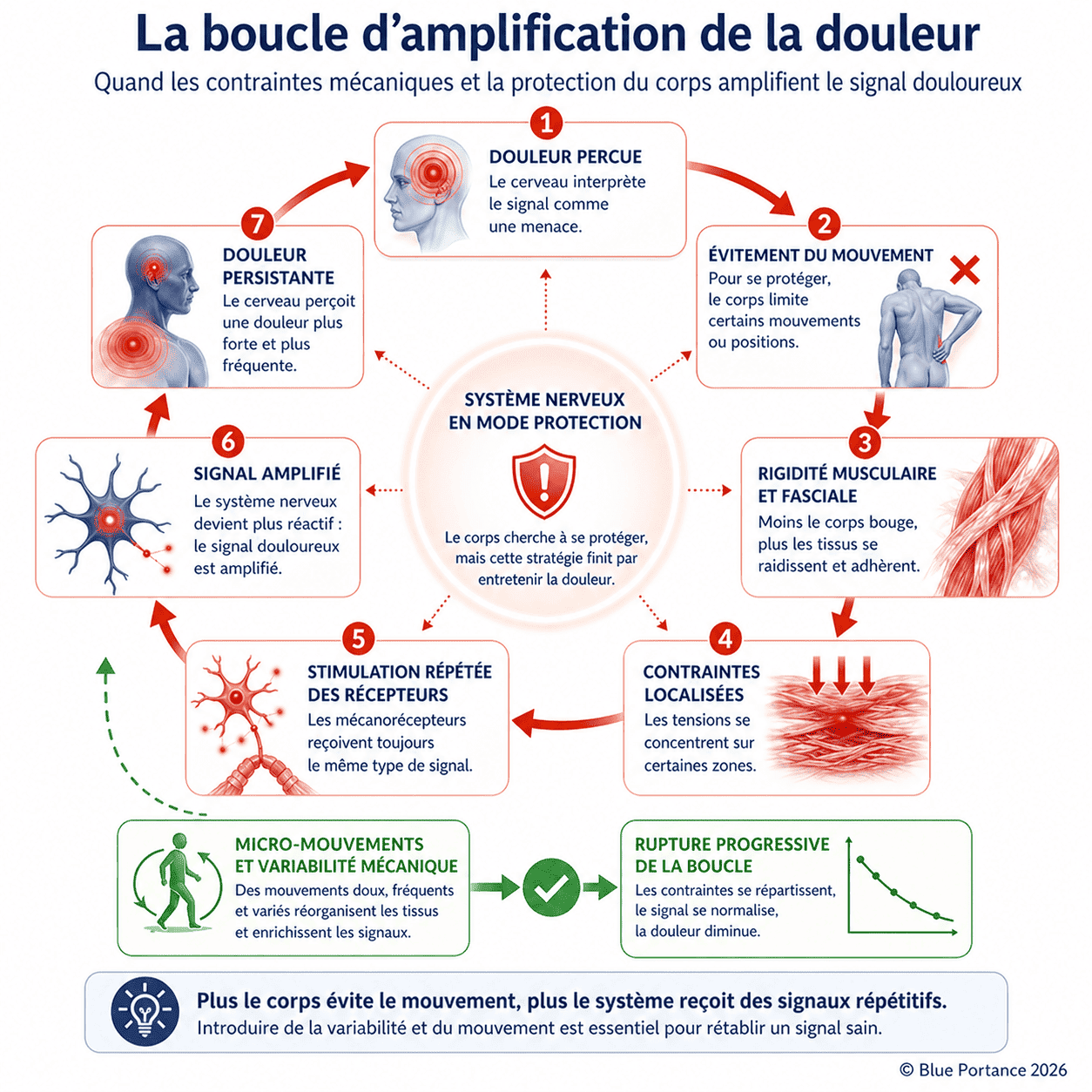
De plus, cette boucle ne se limite pas au système nerveux. Elle repose sur une interaction permanente entre les contraintes mécaniques du corps et les réponses du système nerveux.
Lorsque les contraintes sont :
- localisées
- répétitives
- peu variables
elles entretiennent une stimulation continue des récepteurs sensoriels, en particulier dans les tissus comme les fascias.
👉 Le système nerveux ne crée pas la douleur seul : il réagit à un flux d’informations mécaniques qui peut lui-même être désorganisé.
3. Pourquoi cette compréhension est-elle libératrice ?
Pourtant, à première vue, cela peut sembler inquiétant. Mais en réalité, c’est une excellente nouvelle.
3.1. Ce n’est pas “psychologique”… mais c’est modifiable
Contrairement aux idées reçues, la douleur chronique n’est pas une invention de l’esprit.
Les IRM fonctionnelles montrent une activation cérébrale réelle dans les zones de la douleur (Apkarian et al., 2005). Cela signifie que :
- ✅ Votre douleur est biologiquement réelle, même sans lésion visible
- ✅ Elle peut être mesurée objectivement par des examens spécialisés
- ✅ Elle n’est pas le signe d’une faiblesse ou d’un problème imaginaire
3.2. Le rôle clé des fascias et de la mécanique corporelle
En pratique, les fascias — ces tissus conjonctifs qui enveloppent muscles, os et organes — constituent un réseau à la fois mécanique et sensoriel, impliqué dans la transmission et la modulation des contraintes au sein du corps.
Riches en mécanorécepteurs, ils transmettent en permanence des informations au système nerveux central sur l’état des tensions, des pressions et des déformations tissulaires (Schleip et al., 2012 ; Langevin, 2006).
Quand les fascias sont soumis à des contraintes :
- Continues (postures statiques prolongées),
- Localisées (zones d’appui ou de tension),
- Peu variables (manque de mouvement),
→ Ils perdent leur capacité de glissement et envoient des signaux “aberrants” au système nerveux (Langevin, 2006).
Ainsi, le réseau fascial peut progressivement perdre sa capacité de glissement et de répartition des forces.
👉 Il en résulte une augmentation et une moindre variabilité des signaux sensoriels transmis au système nerveux.
Dans ce contexte, ces signaux peuvent devenir décorrélés de l’état mécanique réel des tissus, non pas parce qu’ils sont “faux”, mais parce qu’ils reflètent un système où les contraintes sont mal réparties et peu variables.
👉 Le système nerveux peut alors interpréter ces signaux comme une menace persistante, contribuant à entretenir ou amplifier les phénomènes d’hypersensibilisation.
Exemple concret :
Un patient souffrant de douleurs cervicales chroniques peut présenter une rigidification progressive des fascias du cou et des épaules, associée à une diminution du glissement entre les plans tissulaires.
Dans ce contexte, les contraintes mécaniques ne sont plus correctement redistribuées. Elles se concentrent sur certaines zones, augmentant la stimulation des récepteurs sensoriels.
👉 En réintroduisant de la variabilité — notamment par des mobilisations progressives et des micro-mouvements — il est possible de restaurer une meilleure répartition des contraintes et de moduler les signaux transmis au système nerveux.
4. Comment “désapprendre” la douleur ?
4.1. Réintroduire le mouvement par des micro-ajustements continus
Dès lors, désapprendre la douleur ne consiste pas seulement à “bouger plus”. Le point essentiel est de réintroduire des mouvements doux, fréquents et non menaçants, capables de modifier progressivement les informations transmises au système nerveux.
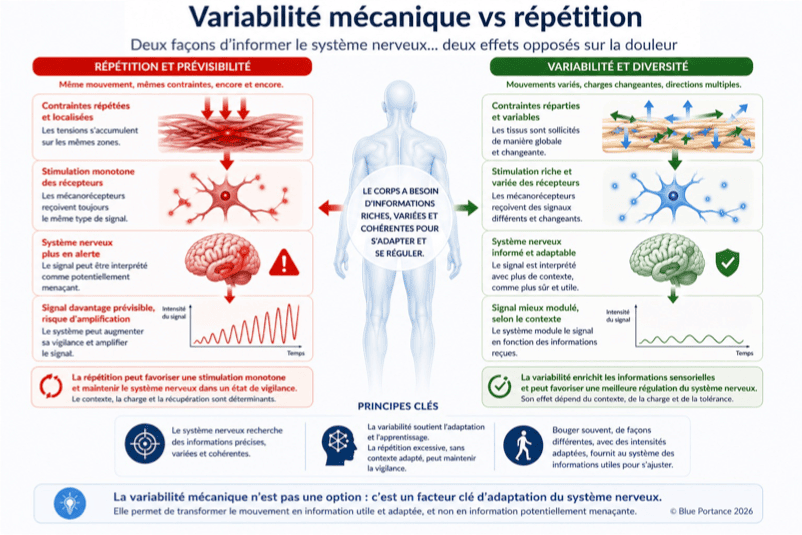
En effet, les micro-mouvements — respiration, bascules légères du bassin, ajustements posturaux, changements d’appui — permettent de recréer une variabilité mécanique. Cette variabilité aide les tissus à mieux répartir les contraintes, favorise le glissement fascial et enrichit les signaux sensoriels envoyés au cerveau.
👉 Le système nerveux reçoit alors des informations moins répétitives, moins alarmantes, et peut progressivement réduire son niveau d’hypervigilance.
Pour approfondir ce mécanisme, vous pouvez lire notre article dédié : Pourquoi bouger un peu est plus important que bouger beaucoup ?
4.2. Travailler sur les croyances et la peur
Par ailleurs, la peur de la douleur (ou kinesiophobie) aggrave souvent le problème. Des études montrent que :
- Les patients qui craignent le mouvement ont 2 fois plus de risques de développer une douleur chronique (Vlaeyen & Linton, 2000).
- Une éducation thérapeutique sur les mécanismes de la douleur réduit l’anxiété et améliore la mobilité (Moseley et al., 2004).
Outils concrets :
- Journal de la douleur : Noter les situations déclenchantes et les pensées associées.
- Méditation de pleine conscience : Pour observer la douleur sans jugement (réduction de 20 % de l’intensité douloureuse, selon Kabat-Zinn, 1985).
4.3. L’alimentation et l’inflammation silencieuse
Certains aliments pro-inflammatoires (sucre raffiné, acides gras trans, gluten pour certains) peuvent sensibiliser davantage le système nerveux. À l’inverse :
- Les oméga-3 (poissons gras, noix) réduisent l’inflammation neurogène (Calder, 2017).
- Le curcuma (curcumine) module la réponse des récepteurs NMDA (Wang et al., 2010).
4.4. Quand consulter un professionnel ?
Si les stratégies ci-dessus ne suffisent pas, ou si votre douleur :
- Persiste plus de 3 mois malgré vos efforts,
- S’étend à d’autres zones du corps,
- Devient imprévisible (apparaît sans déclencheur clair),
… il est possible que vous ayez atteint le Stade 2 (déprogrammation neurosensorielle), où le système nerveux génère la douleur de manière autonome.
👉 Dans ce cas, nous vous recommandons de lire notre article complémentaire :
« Quand la douleur devient autonome : comprendre la déprogrammation neurosensorielle (Stade 2) »
Vous y découvrirez :
- Pourquoi la douleur peut persister sans cause mécanique,
- Comment le système nerveux génère des signaux fantômes,
- Les stratégies spécifiques pour recâbler le cerveau et la moelle épinière (thérapie par miroir, neurofeedback, etc.).
En résumé : 5 idées clés à retenir
- La douleur chronique ≠ une lésion : C’est souvent un dysfonctionnement du système nerveux, pas une blessure.
- Le cerveau peut “apprendre” la douleur : Grâce à la plasticité neuronale, les circuits de la douleur se renforcent… mais peuvent aussi se désactiver.
- L’amygdale et la peur jouent un rôle central : La douleur est aussi une expérience émotionnelle.
- Les fascias sont des acteurs méconnus : Leur état influence directement la transmission des signaux douloureux.
- La solution passe par la rééducation : Mouvement progressif, variabilité, et gestion du stress sont les clés pour recalibrer le système.
Pour aller plus loin
Ressources scientifiques
- Woolf, C. J. (2011). *Central sensitization: Implications for the diagnosis and treatment of pain.* Pain, 152(3 Suppl), S2-S15.
- Moseley, G. L. (2012). *Reconceptualising pain according to modern pain science.* Physical Therapy Reviews, 17(3), 169-178.
- Langevin, H. M. (2006). *Connective tissue: A body-wide signaling network?* Medical Hypotheses, 66(6), 1074-1077.
Livres grand public
- *« Explain Pain »* (David Butler & Lorimer Moseley) – La référence pour comprendre la douleur chronique.
- *« Le Cerveau et la Gestion de la douleur »* (Joël de Hasque) – Approche neuroplasticité et solutions pratiques.
À explorer sur Blue Portance
- ➡️ Douleur Chronique Partie 2 : «Quand la douleur devient autonome : la déprogrammation neurosensorielle»
- ➡️ Le rôle méconnu des fascias : « Comprendre les Fascias et la Tenségrité : le système invisible de régulation des contraintes… et de la douleur”
- ➡️ L’importance des micro-mouvements : « Pourquoi bouger un peu est plus important que bouger beaucoup ?»
Conclusion : Et si la douleur était un message… mal interprété ?
La douleur persistante sans lésion visible n’est pas une énigme médicale insurmontable. C’est le signe que votre système nerveux a trop bien fait son travail : vous protéger. Mais comme un système d’alarme trop sensible, il déclenche des fausses alertes.
Mais la bonne nouvelle ? Vous avez le pouvoir d’agir.
En combinant :
- ✅ Une meilleure compréhension des mécanismes,
- ✅ Des actions ciblées (mouvement, respiration, alimentation),
- ✅ Un accompagnement spécialisé (kinésithérapie en neurosciences, sophrologie),
… vous pouvez réapprendre à votre cerveau à interpréter correctement les signaux et retrouver une vie sans douleur inutile.
*« La douleur est inévitable, la souffrance est optionnelle. »* — Proverbe bouddhiste (adapté aux neurosciences)
© Blue Portance. Reproduction et diffusion autorisées à des fins non commerciales, sous réserve de citation de la source : « Blue Portance – Doctrine SBNFA™ ».


