1. Pourquoi le triage est décisif
Une grande partie des personnes souffrant de névralgie pudendale présentent des examens morphologiques normaux. Cette absence de lésion visible conduit fréquemment à une remise en question du symptôme, alors même que la douleur est intense et invalidante (Labat et al., 2008/2023).
Le triage SBNFA™ vise à éviter cette impasse en posant une distinction claire : la douleur neuropathique peut relever soit d’une atteinte structurelle objectivable, soit d’une dysfonction fonctionnelle liée à la mécanique, aux tissus et au système nerveux, sans rupture anatomique.
2. Atteinte structurelle : quand une lésion est objectivable
Une atteinte structurelle correspond à une situation où une anomalie anatomique est identifiable : lésion post-traumatique, séquelle chirurgicale, masse compressive, fibrose cicatricielle localisée ou anomalie osseuse. Ces situations restent minoritaires dans la névralgie pudendale, mais elles existent (Robert et al., 1998).
Dans ces cas, la douleur neuropathique est directement corrélée à une modification anatomique stable. L’imagerie, l’examen clinique spécialisé ou certains tests ciblés peuvent apporter des éléments concordants.
Une atteinte structurelle n’est pas la norme dans la névralgie pudendale. Sa présence doit être recherchée, mais son absence ne remet pas en cause la réalité du symptôme (Labat et al., 2008/2023).
3. Dysfonction fonctionnelle : quand la douleur existe sans lésion
La majorité des tableaux de névralgie pudendale relèvent d’une dysfonction fonctionnelle. Le nerf n’est ni rompu ni comprimé par une masse, mais soumis à des contraintes mécaniques répétées : posture prolongée, hypertonie musculaire, densification fasciale, perte de glissement tissulaire (Stecco & Stecco, 2024).
Ces mécanismes n’apparaissent pas à l’imagerie standard. Ils s’expriment par une hypersensibilité mécanique du nerf, des douleurs fluctuantes, dépendantes de la posture et du contexte, et une aggravation progressive liée à l’adaptation du système nerveux.
Les travaux récents sur les fascias et la douleur neuropathique montrent que la densification fasciale et la perte de mobilité des tissus peuvent suffire à générer une irritation nerveuse persistante, sans lésion visible (Stecco & Stecco, 2024 ; Cholewa et al., 2024).
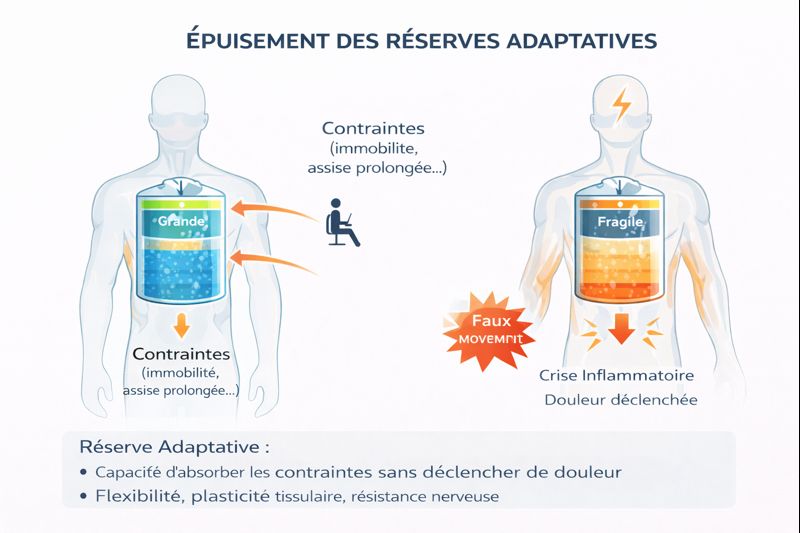
4. Réserve adaptative : jusqu’où le système peut encore compenser
Dans un contexte de dérèglement fonctionnel, la présence de symptômes ne signifie pas nécessairement que le système est verrouillé. Le nerf pudendal, les tissus environnants et le système nerveux disposent initialement d’une réserve adaptative : une capacité à tolérer des contraintes mécaniques, biologiques et posturales sans basculer vers une douleur persistante.
Cette réserve repose sur plusieurs paramètres dynamiques : la qualité du glissement tissulaire, la variabilité posturale, l’absence de contraintes figées, la modulation neuromusculaire et la capacité des tissus à se réhydrater entre deux sollicitations (Stecco & Stecco, 2024).
Tant que cette réserve est préservée, les mécanismes fonctionnels décrits précédemment peuvent rester partiellement réversibles. Les symptômes sont alors souvent fluctuants, posture-dépendants, variables dans le temps, et sensibles aux changements de contexte (durée d’assise, stress, fatigue, récupération).
Le fonctionnel n’est pas synonyme de chronicité. Il devient pathologique durablement lorsque la réserve adaptative est progressivement épuisée.
L’exposition répétée à des contraintes non variées — en particulier la position assise prolongée — réduit progressivement cette marge de tolérance. Les tissus perdent leur capacité de glissement, l’hypertonie de protection s’installe, et les micro-agressions mécaniques deviennent suffisantes pour déclencher un signal douloureux de plus en plus précoce.
Le dépassement de la réserve adaptative constitue ainsi un seuil critique : à partir de ce point, les mécanismes fonctionnels ne se contentent plus de générer une douleur contextuelle, mais alimentent un processus de chronicisation impliquant sensibilisation centrale et rigidification tissulaire (Blue Portance — Modèle SBNFA™, 2026).
© Blue Portance — 2026
5. Indicateurs de triage SBNFA™
Le triage SBNFA™ repose sur un faisceau d’indices, et non sur un critère isolé. Certains éléments orientent vers une logique fonctionnelle plutôt que structurelle.
- Imagerie normale malgré une douleur intense et persistante.
- Variabilité posturale marquée (aggravation en assise, soulagement partiel en décharge).
- Douleur fluctuante selon le contexte, la durée d’exposition, le stress ou la fatigue.
- Tableaux mixtes associant douleurs périnéales, urinaires, rectales ou génitales sans lésion locale.
- Installation progressive sans traumatisme initial clairement identifié.
À l’inverse, une douleur strictement localisée, stable, apparue brutalement après un événement précis, oriente davantage vers une atteinte structurelle à investiguer (Robert et al., 1998).
6. Structurel, fonctionnel et seuil adaptatif : éléments de distinction
Ce tableau propose une lecture comparative destinée à clarifier ce qui relève d’une atteinte structurelle objectivable versus d’un dérèglement fonctionnel (sans lésion visible), et pourquoi la notion de réserve adaptative conditionne souvent le passage à la chronicité.
Sur mobile : faites défiler horizontalement le tableau.
| Critère | 🏗️Atteinte structurelle | 🌊Dérèglement fonctionnel |
|---|---|---|
| Définition | Anomalie anatomique identifiable susceptible d’expliquer un conflit local. | Douleur sans lésion objectivable, liée à un régime mécanique défavorable (interfaces, glissement, hypertonie). |
| Déclencheurs fréquents | Traumatisme, chirurgie, cicatrice, masse ou conflit localisé. | Assise prolongée, contraintes répétées, hypertonie de protection, densification des interfaces tissulaires. |
| Rapport à l’imagerie | Corrélation plus fréquente entre anomalie observée et zone symptomatique. | Décorrélation fréquente : imagerie normale possible malgré symptômes sévères (à interpréter dans un cadre mécanistique). |
| Profil des symptômes | Tendance à une douleur plus stable, parfois moins dépendante du contexte immédiat. | Douleur souvent fluctuante, fortement posture- et durée-dépendante, sensible aux variations de charge. |
| Mécanisme dominant | Conflit anatomique local (compression / irritation) associé à une structure repérable. | Perte de compatibilité mécanique entre nerf et environnement : glissement réduit, cisaillements, micro-agressions répétées. |
| Logique d’orientation habituelle | Approches ciblant une anomalie anatomique objectivée (ex. geste localisé, exploration spécialisée). | Approches visant la modulation des contraintes mécaniques et tissulaires (posture, mobilité, glissement, relâchement protecteur). |
| Exemple clinique | Conflit pudendal associé à une cicatrice post-chirurgicale ou à une fibrose localisée. | Tableau posture-dépendant (assise prolongée, cyclisme) avec hypertonie et perte de glissement sans lésion visible. |
| Réserve adaptative | Souvent limitée par la contrainte anatomique : la marge de compensation peut être réduite d’emblée. | Variable et déterminante : tant qu’elle est préservée, le système reste modulable ; son épuisement marque un seuil de bascule vers la chronicisation. |
| Références (repères) | Robert et al. (1998) | Stecco & Stecco (2024) ; Cholewa et al. (2024) |
7. Enjeux cliniques et compréhension de la chronicisation
L’absence de triage clair favorise l’errance diagnostique : répétition d’examens négatifs, traitements inadaptés, incompréhension et perte de confiance. Cette errance participe à la chronicisation par hypertonie de protection, sensibilisation centrale et rigidification tissulaire progressive (Partie IV SBNFA™, 2026).
Le triage SBNFA™ ne vise pas à exclure une origine structurelle, mais à reconnaître la place centrale des mécanismes fonctionnels dans la majorité des névralgies pudendales, et à redonner une cohérence explicative lorsque la lésion n’est pas visible.
Références scientifiques
- Labat, J.-J., Riant, T., Robert, R., et al. (2008; mise à jour 2023). Diagnostic criteria for pudendal neuralgia by pudendal nerve entrapment (Nantes criteria). Références cliniques majeures sur la NP et ses caractéristiques.
- Robert, R., Prat-Pradal, D., Labat, J.-J., et al. (1998). Anatomical basis of pudendal nerve entrapment. Surgical and Radiologic Anatomy. Bases anatomiques et distinction des situations lésionnelles.
- Stecco, A., & Stecco, C. (2024). Fascial densification and neuropathic pain: clinical implications. Données récentes sur le rôle des fascias dans la douleur neuropathique.
- Cholewa, J., et al. (2024). Myofascial entrapment in the Alcock’s canal: The role of pelvic floor hypertonia. Lien entre hypertonie pelvienne, contraintes mécaniques et douleur.
- Blue Portance — Modèle SBNFA™. (2026). NEURO-ANATOMIE — Partie IV : Errance diagnostique et chronicisation. Cadre doctrinal de lecture fonctionnelle et décisionnelle.


