1. La question centrale
Arrivé à ce stade, une question devient centrale — et elle conditionne absolument tout le reste :
pourquoi ce coccyx fait-il mal ?
Est-ce parce qu’il est structurellement lésé ?
Ou parce qu’il est fonctionnellement piégé dans un environnement qui ne lui permet plus de jouer son rôle ?
Cette distinction peut paraître théorique. Elle est en réalité fondamentale, car elle détermine :
- le type d’examens utiles,
- la logique de prise en charge,
- et surtout, les raisons pour lesquelles certains traitements échouent alors que d’autres fonctionnent.
2. Les causes structurelles : quand l’os est en cause
Dans certaines coccygodynies, la douleur est liée à une anomalie objectivable du coccyx lui-même.
On retrouve principalement :
- une luxation antérieure ou postérieure (Postacchini & Massobrio, 1983 ; Maigne et al., 2000),
- une hypermobilité excessive (Maigne et al., 1996 ; Lirette et al., 2014),
- plus rarement une épine coccygienne (spicule) (Fogel et al., 2004 ; Lirette et al., 2014).
Ces anomalies ont une particularité essentielle :
elles sont souvent invisibles sur une radiographie standard réalisée en position debout ou allongée.
C’est précisément ce constat qui a conduit Maigne et ses collaborateurs à développer un protocole de radiographies dynamiques assis/debout, aujourd’hui considéré comme l’examen de référence dans l’exploration de la coccygodynie (Maigne et al., 1996).
👉 Ce que montre cette imagerie dynamique, ce n’est pas seulement la forme du coccyx, mais son comportement sous contrainte (Maigne et al., 1996 ; Lirette et al., 2014).
Un coccyx peut paraître parfaitement normal au repos…
et se luxer, se décaler ou s’hypermobiliser dès que le patient s’assoit (Maigne et al., 1996).
C’est souvent à ce moment-là que le diagnostic bascule :
la douleur n’est plus “inexpliquée”, elle devient mécaniquement cohérente.
3. Quand l’imagerie est normale… mais que la douleur est bien réelle
Dans un nombre non négligeable de cas, les examens d’imagerie — même dynamiques — ne révèlent aucune anomalie structurelle évidente (Fogel et al., 2004 ; Lirette et al., 2014).
Et pourtant, la douleur est là.
Intense. Invalidante.
C’est ici qu’intervient la notion de coccygodynie fonctionnelle (Fogel et al., 2004).
Dans ces situations, le coccyx n’est pas lésé, mais il est pris au piège d’un environnement qui a perdu sa capacité d’adaptation :
- hypertonie du plancher pelvien (Vodusek, 2004),
- tensions musculaires chroniques (Fogel et al., 2004),
- perte de mobilité globale du bassin,
- contraintes posturales répétées.
Le coccyx devient alors le point de fixation d’un déséquilibre plus large.
Ce n’est pas l’os qui est malade,
c’est le système autour de lui qui ne sait plus absorber les contraintes.
Si l’imagerie reste muette, c’est souvent que la clé se trouve dans la dynamique des tissus mous qui “haubanent” le coccyx.
La coccygodynie fonctionnelle est fréquemment le reflet d’une hypertonie du plancher pelvien.
Le muscle élévateur de l’anus et le muscle coccygien s’insèrent directement sur les bords latéraux du coccyx (Vodusek, 2004).
En cas de stress chronique ou de réflexe de protection suite à un choc, ces muscles peuvent entrer dans un cycle de contracture permanente (Fogel et al., 2004).
Le coccyx se retrouve alors “fixé” par ces haubans musculaires trop tendus, perdant sa capacité à basculer lors du passage à la position assise (Fogel et al., 2004).
Lors de l’examen clinique, la reproduction de la douleur par la mise en tension de ces muscles confirme que l’os est la victime d’un environnement myofascial trop rigide (Fogel et al., 2004).
Ce mécanisme explique pourquoi certains patients ne présentent aucune anomalie sur les radiographies dynamiques de Maigne, mais souffrent pourtant d’une contrainte mécanique réelle imposée par leur propre musculature (Maigne et al., 1996 ; Fogel et al., 2004).
📌 Figure 5 — La sangle musculaire pelvienne et le coccyx
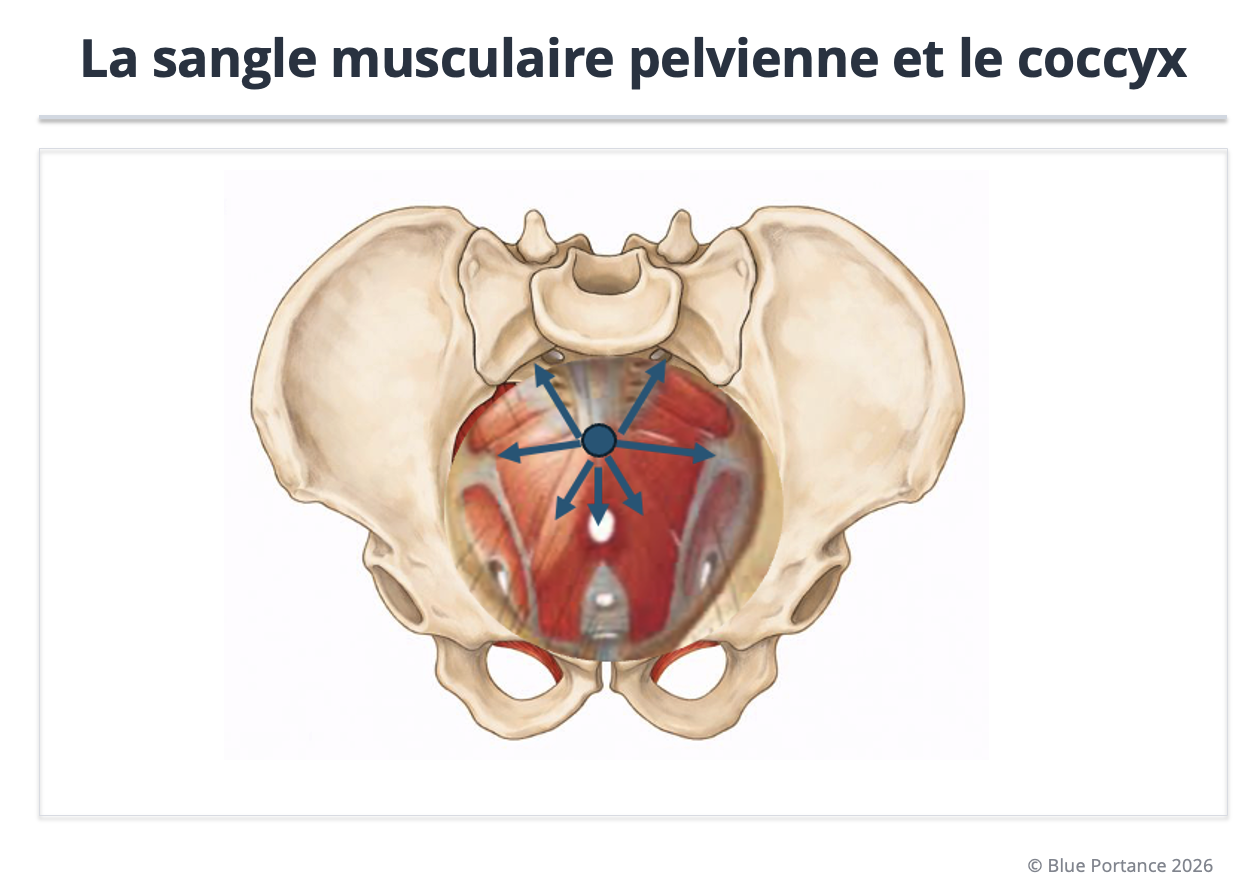
Légende : Cette figure comment l’insertion des muscles élévateurs sur les bords du coccyx crée des tensions qui peuvent “l’emprisonner” et bloquer sa mobilité physiologique (Vodusek, 2004 ; Fogel et al., 2004).
4. Le rôle clé de l’examen clinique
C’est dans ces formes fonctionnelles que l’examen clinique prend toute sa valeur.
La palpation permet de :
- reproduire la douleur,
- évaluer la mobilité du coccyx,
- identifier des zones de tension musculaire,
- repérer des réactions de défense du plancher pelvien.
Un coccyx douloureux à la palpation, sans anomalie radiologique, n’est pas un “faux problème”.
Il témoigne souvent d’une hyper-sensibilisation locale ou d’une contrainte mécanique indirecte (Fogel et al., 2004).
👉 Là encore, la douleur a du sens.
Elle indique une perte de liberté fonctionnelle, pas une lésion visible.
La distinction « structurel vs fonctionnel » n’oppose pas une douleur “réelle” à une douleur “imaginaire”. Elle oppose une lésion ou une instabilité osseuse objectivable à une contrainte mécanique indirecte produite par l’environnement myo-fascial et la dynamique posturale.
Quand l’imagerie est normale, l’hypothèse fonctionnelle devient centrale : elle impose de chercher ce qui “haubane” le coccyx (plancher pelvien, tensions, perte de mobilité) et ce qui empêche le système d’absorber les contraintes en position assise (Vodusek, 2004 ; Fogel et al., 2004).
Autrement dit : l’os peut être intact, mais le système autour de lui peut être devenu trop rigide pour rester compatible avec la contrainte assise (Maigne et al., 1996 ; Lirette et al., 2014).
5. Métaphore structurante : la pièce saine dans un mécanisme grippé
On peut comparer cette situation à une pièce mécanique parfaitement intacte … mais intégrée dans un système grippé.
- La pièce (le coccyx) est saine.
- Les axes autour (muscles, ligaments, posture) sont rigides.
- Le mouvement global devient contraint.
- La contrainte se concentre sur le point le plus exposé.
La douleur n’est pas la preuve d’une fragilité intrinsèque.
Elle est le signal d’un déséquilibre de répartition des contraintes.
6. Pourquoi cette distinction évite tant d’erreurs
Ne pas distinguer structurel et fonctionnel conduit à deux impasses fréquentes :
- chercher indéfiniment une lésion visible qui n’existe pas,
- ou à l’inverse, traiter “fonctionnellement” une instabilité mécanique bien réelle.
Dans les deux cas, le patient s’épuise, doute, et finit par penser que sa douleur est “dans sa tête”.
👉 Or, qu’elle soit structurelle ou fonctionnelle, la coccygodynie n’est jamais imaginaire.
Elle est toujours l’expression d’un système qui ne parvient plus à s’adapter.
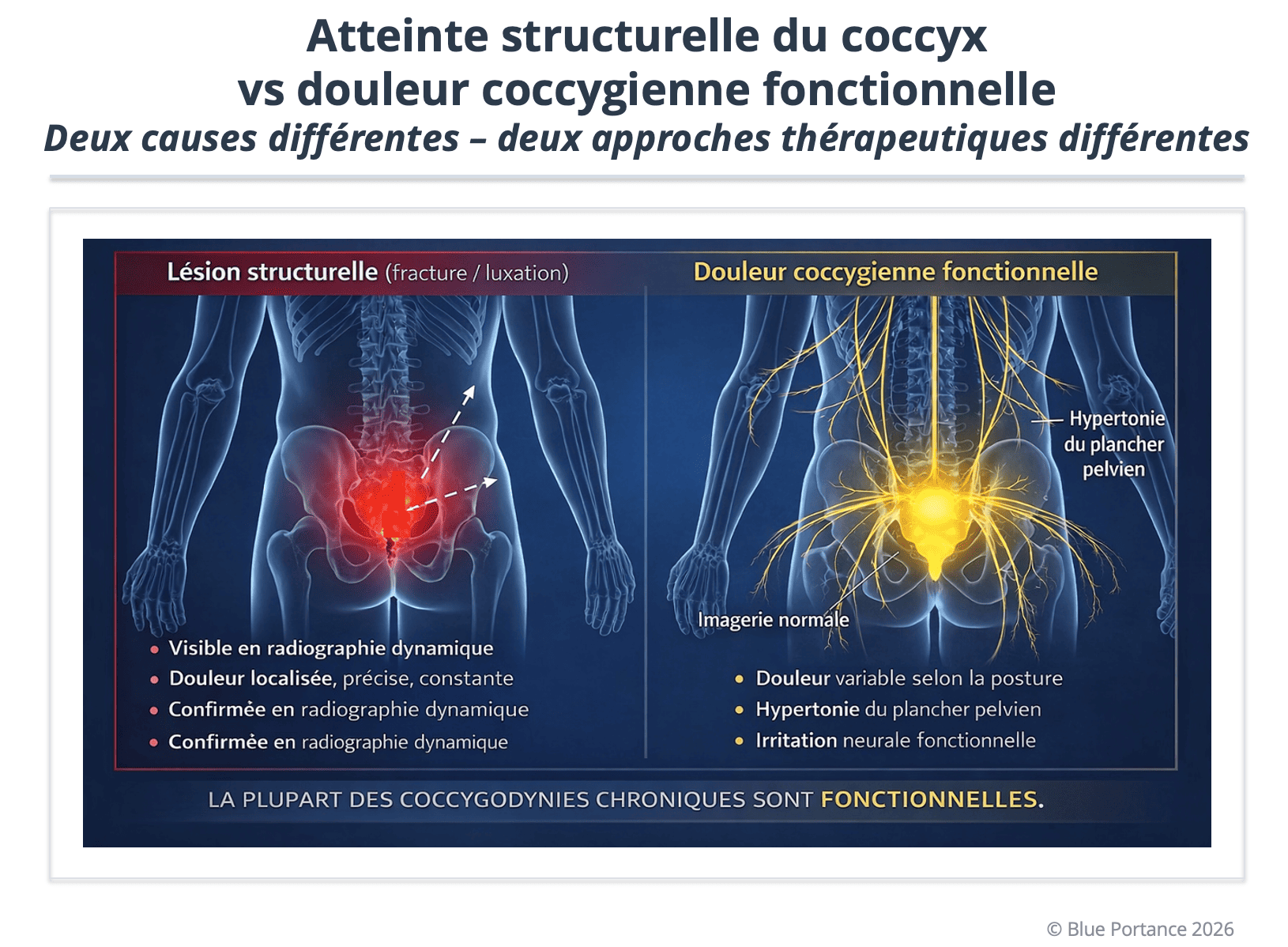
Objectif : montrer pourquoi l’imagerie statique peut être normale tout en laissant persister une douleur mécaniquement cohérente, et pourquoi l’examen clinique et la lecture fonctionnelle restent déterminants (Maigne et al., 1996).
- Maigne, J. Y., Pigeau, I., & Roger, B. (1996). Magnetic resonance imaging findings in the painful adult coccyx. European Spine Journal, 5(5), 333–336.
- Fogel, G. R., Cunningham, P. Y., & Esses, S. I. (2004). Coccydynia: Evaluation and management. Journal of the American Academy of Orthopaedic Surgeons, 12(1), 49–54.
- Vodusek, D. B. (2004). Pelvic floor neurophysiology. Clinical Neurophysiology, 115(6), 1329–1341.
- Postacchini, F., & Massobrio, M. (1983). Idiopathic coccygodynia. Journal of Bone and Joint Surgery, 65(8), 1116–1124.
- Maigne, J. Y., Doursounian, L., & Chatellier, G. (2000). Causes and mechanisms of common coccydynia: role of body mass index and coccygeal trauma. Spine, 25(23), 3072–3079.
- Lirette, L. S., Chaiban, G., Tolba, R., & Eissa, H. (2014). Coccydynia: An overview of the anatomy, etiology, and treatment of coccyx pain. Ochsner Journal, 14(1), 84–87.


