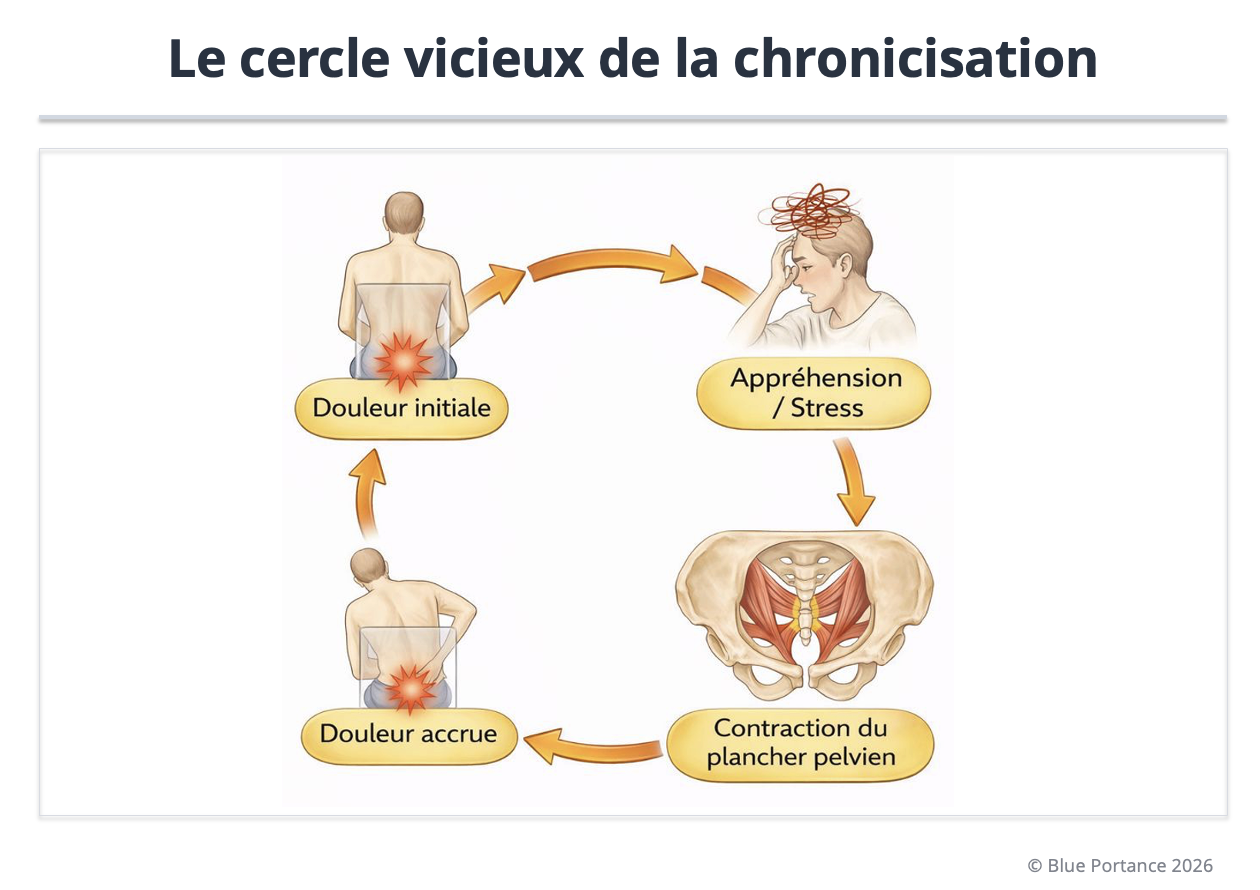
5. Chronicisation : le cercle vicieux ?
Base de connaissances Coccygodynie.
1. Pourquoi il n’existe pas un traitement unique de la coccygodynie ?
(et pourquoi c’est une information rassurante, pas décourageante)
Lorsqu’une douleur persiste, la question revient inévitablement :
« Qu’est-ce qu’on fait pour que ça s’arrête ? »
Dans le cas de la coccygodynie, cette question est souvent posée trop tôt — ou plutôt, posée sans que le problème ait été correctement formulé.
La coccygodynie n’est pas une maladie au sens strict.
C’est un syndrome douloureux, c’est-à-dire l’expression clinique finale de mécanismes différents pouvant aboutir à un même symptôme : la douleur à l’assise.
Traiter la coccygodynie comme une entité unique revient à vouloir réparer une panne sans savoir si le problème vient :
- d’une pièce cassée,
- d’un jeu excessif,
- d’un grippage,
- ou d’un déséquilibre global du système.
C’est précisément pour cette raison qu’il n’existe pas — et ne peut pas exister — un traitement universel.
2. Ce que montre la littérature clinique
Les grandes revues cliniques convergent sur un point fondamental :
l’efficacité d’une prise en charge dépend directement de la compréhension du mécanisme dominant.
Fogel et al. (2004) soulignent que les échecs thérapeutiques sont souvent liés à une approche trop générique, appliquée sans distinction entre :
- coccygodynies à composante structurelle,
- coccygodynies fonctionnelles,
- formes mixtes, les plus fréquentes en pratique.
Lirette et al. (2014) insistent sur le fait que la majorité des patients évoluent favorablement lorsque la stratégie est adaptée au mécanisme, et non lorsqu’un traitement est appliqué de façon standardisée.
👉 Autrement dit :
ce n’est pas le manque de solutions qui pose problème,
mais le mauvais appariement entre la cause et la réponse apportée.
Cette précision diagnostique est d’autant plus cruciale que certaines formes de coccygodynies répondent à des mécanismes de douleur dits nociplastiques.
La littérature moderne distingue désormais les douleurs purement mécaniques des douleurs liées à une sensibilisation du système nerveux (Nathan et al., 2010).
Dans ces cas, même si la cause initiale (une chute ou un accouchement) a disparu, le système nerveux continue d’émettre un signal d’alarme. L’approche doit alors devenir pluridisciplinaire.
Par exemple, une hypermobilité coccygienne objectivée par radiographie dynamique peut nécessiter des injections locales ou une stabilisation, tandis qu’une douleur sans anomalie structurelle relèvera davantage d’une rééducation pelvi-périnéale visant à relâcher les muscles élévateurs de l’anus (Fogel et al., 2004).
Vouloir traiter une instabilité osseuse par de la relaxation, ou une contracture musculaire par une chirurgie, explique la majorité des échecs thérapeutiques observés dans le parcours de soin (Sandrasegaram et al., 2020).
3. Pourquoi les approches symptomatiques déçoivent souvent
Face à la douleur, la tentation est grande de chercher à la faire taire rapidement : antalgiques, postures imposées, assises rigides, conseils génériques…
Ces approches peuvent apporter un soulagement transitoire, mais elles échouent souvent à moyen terme, car elles ne modifient pas le mécanisme qui entretient la contrainte.
Dans une coccygodynie mécanique, la douleur n’est pas une inflammation isolée.
Elle est le signal d’un système qui ne parvient plus à répartir correctement les charges.
- masquer l’alarme,
- laisser la contrainte intacte,
- et s’exposer à une récidive.
4. Une hiérarchie logique, pas une recette
La prise en charge doit être progressive, hiérarchisée et individualisée.
- identifier si le problème est structurel, fonctionnel ou mixte,
- repérer les facteurs aggravants propres au patient,
- adapter la stratégie en conséquence.
Maigne et al. (2000) montrent que certaines anomalies mécaniques bénéficient d’une prise en charge très spécifique, tandis que d’autres relèvent davantage d’une restauration de la mobilité et de l’adaptabilité.
👉 Chercher « le bon traitement » sans cette étape préalable revient à chercher une clé… sans savoir quelle porte ouvrir.
5. Pourquoi cette approche change le vécu du patient
L’absence de réponse simple est souvent vécue comme un abandon. En réalité, l’absence de solution unique signifie qu’il existe plusieurs leviers possibles.
Comprendre cela permet de sortir de la culpabilité, de la fatalité, et d’entrer dans une logique de compréhension et d’action ciblée.
Le délai de prise en charge est un facteur pronostique majeur. Après plusieurs mois, des phénomènes de mémoire de la douleur peuvent s’installer (Dunkley & Brotto, 2016).
La peur de souffrir déclenche alors une contraction réflexe du plancher pelvien, qui entretient la compression du coccyx et alimente le cercle vicieux (Lirette et al., 2014).
6. Ce que cet article fait… et ce qu’il ne fait pas
Cet article ne propose pas une solution universelle. Il propose une grille de lecture.
Comprendre qu’il n’existe pas de traitement unique n’est pas un aveu d’impuissance. C’est reconnaître que la coccygodynie est l’aboutissement de mécanismes différents, qui exigent une réponse adaptée à leur logique propre.
Avant de chercher à faire disparaître la douleur, il faut identifier le mécanisme qui l’entretient : instabilité mécanique, rigidification myo-fasciale, désadaptation posturale, ou processus de chronicisation.
👉 Ce changement de perspective transforme la question « Que faut-il faire ? » en une question plus féconde : « Qu’est-ce qui, dans ce cas précis, entretient la contrainte ? »
- Fogel GR, Cunningham PY, Esses SI. Coccydynia: evaluation and management. J Am Acad Orthop Surg. 2004.
- Lirette LS et al. Coccydynia: an overview of the anatomy, etiology, and treatment of coccyx pain. Ochsner J. 2014.
- Nathan ST et al. Coccygodynia: a review of pathoanatomy, aetiology, treatment, and outcome. J Bone Joint Surg Br. 2010.
- Sandrasegaram S et al. Imaging and management of coccydynia. Skeletal Radiology. 2020.
- Dunkley CR, Brotto LA. Psychological treatments for chronic pelvic pain. Clin Obstet Gynecol. 2016.
- Maigne JY et al. Results of coccygectomy for coccydynia. Spine. 2000.


