Une douleur qui ne se comporte pas comme prévu
L’une des grandes difficultés de la coccygodynie tient à ceci : la douleur ne se comporte pas toujours comme on s’y attend.
Chez certains patients, elle est évidente, précise, presque pédagogique. Chez d’autres, elle se déguise, se déplace, irradie — au point de faire douter du diagnostic.
Comprendre cette distinction entre douleur locale et douleur projetée est essentiel, car c’est souvent là que commencent les erreurs d’orientation… et l’errance médicale.
La douleur locale : un signal mécanique précis
Dans sa forme la plus typique, la coccygodynie se manifeste par une douleur strictement localisée au niveau du coccyx.
Le patient peut souvent :
- montrer l’endroit exact avec un doigt,
- décrire une douleur déclenchée par la pression directe,
- identifier très clairement les situations aggravantes.
Cette douleur est classiquement :
- majorée en position assise,
- exacerbée lors du passage de la position assise à debout,
- parfois réveillée lors de la défécation ou de certains mouvements pelviens [1] (Fogel et al., 2004).
« Tant que je ne m’assois pas, ça va. Mais dès que j’appuie là, c’est comme si on plantait quelque chose à l’intérieur. »
Ce type de description est extrêmement évocateur d’une atteinte mécanique directe du coccyx : luxation, hypermobilité, irritation locale des tissus mous.
Sur le plan clinique, la reproduction de la douleur à la palpation du coccyx constitue un argument diagnostique fort, surtout lorsqu’elle s’inscrit dans un contexte mécanique cohérent [1] (Fogel et al., 2004).
Quand la douleur se déplace : le piège des douleurs projetées
Dans d’autres cas, la douleur semble venir d’ailleurs.
Le patient ne parle plus seulement du coccyx, mais décrit :
- une gêne périnéale diffuse,
- une douleur dans les fesses,
- une sensation de brûlure ou de pression plus antérieure,
- parfois même une douleur évoquant une sciatique basse.
👉 Et pourtant, le point de départ reste souvent le coccyx.
Cette situation est déroutante, autant pour le patient que pour le praticien. Elle explique pourquoi la coccygodynie est fréquemment confondue avec :
- une pathologie lombaire,
- une douleur ano-rectale,
- un trouble périnéal fonctionnel,
- voire une douleur “nerveuse” mal définie [2] (Nathan et al., 2010).
Pourquoi le coccyx peut “envoyer” la douleur ailleurs
Pour comprendre ce phénomène, il faut abandonner l’idée d’un corps compartimenté.
La région sacro-coccygienne est un carrefour anatomique dense, où se croisent :
- des structures osseuses,
- des ligaments,
- des muscles du plancher pelvien,
- des réseaux nerveux étroitement interconnectés.
Le coccyx est innervé par des branches nerveuses issues du plexus sacré et coccygien, et se trouve en relation fonctionnelle avec des structures comme le ganglion impar, situé en avant du sacrum [2] (Nathan et al., 2010).
Lorsqu’une structure mécanique est irritée de façon chronique — par exemple un coccyx hypermobile ou porteur d’un spicule — la douleur peut :
- être perçue à distance,
- emprunter des voies nerveuses communes,
- ou se manifester dans des zones voisines partageant le même territoire d’innervation [2] (Nathan et al., 2010).
C’est le même mécanisme qu’une écharde sous la peau : le point d’entrée est minuscule, mais la douleur semble diffuser bien au-delà.
Exemple clinique typique : quand le diagnostic se trompe de cible
Un patient consulte pour une douleur périnéale brûlante, aggravée en position assise. Les examens urinaires et digestifs sont normaux. La douleur résiste aux traitements locaux.
Ce n’est qu’après un examen clinique attentif et une imagerie adaptée que l’on découvre :
- une hypermobilité coccygienne,
- ou un spicule osseux irritant les tissus mous.
👉 La douleur n’était pas “dans le périnée” :
elle était projetée à partir du coccyx.
Ce type de situation est bien décrit dans les revues cliniques, et explique pourquoi la coccygodynie peut prendre des visages très différents selon les patients [2] (Nathan et al., 2010).
Cette confusion est encore accentuée par un phénomène bien connu des neurosciences modernes : la sensibilisation centrale [3] (Sandrasegaram et al., 2020).
Lorsque la mécanique du coccyx reste perturbée sur une longue période, le système nerveux peut entrer dans un état de “haute surveillance”. Le seuil de déclenchement de la douleur s’abaisse de manière globale.
Ce phénomène, appelé sensibilisation centrale, signifie que le cerveau peut continuer à générer un signal douloureux même si la lésion initiale a commencé à se stabiliser [3] (Sandrasegaram et al., 2020).
Dans ce contexte, la douleur peut déborder de sa zone initiale pour irradier vers le territoire du nerf pudendal ou des nerfs clunéaux, provoquant des sensations de brûlures ou d’électricité dans toute la zone périnéale [3] (Sandrasegaram et al., 2020).
L’enjeu n’est alors plus seulement de traiter la “charnière” osseuse, mais de calmer un système d’alarme neurologique devenu hypersensible [4] (Dunkley & Brotto, 2016).
Pourquoi cette distinction change tout
Confondre douleur locale et douleur projetée conduit à deux erreurs fréquentes :
- traiter uniquement la zone douloureuse apparente,
- ignorer le mécanisme mécanique sous-jacent.
Dans ces conditions, les traitements sont souvent :
- inefficaces,
- partiellement efficaces,
- ou efficaces… mais seulement de façon transitoire.
👉 Comprendre d’où vient réellement la douleur permet de cesser de courir après ses manifestations.
Figure — Douleur locale vs douleur projetée en coccygodynie
📌 Figure — Douleur locale vs douleur projetée en coccygodynie
Emplacement pédagogique recommandé ici
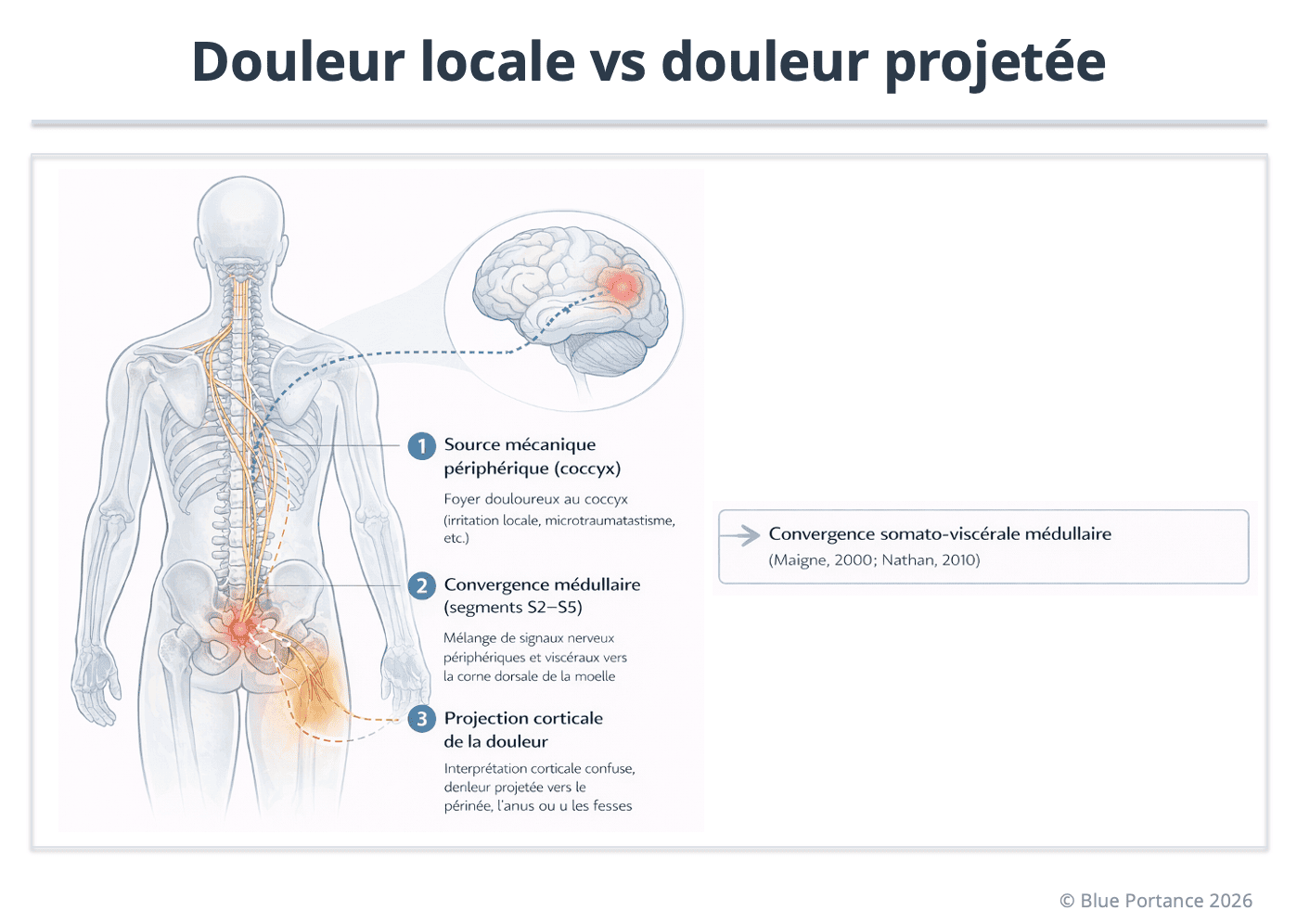
La douleur projetée dans la coccygodynie obéit au principe de convergence médullaire segmentaire.
Le coccyx est principalement innervé par les racines sacrées S2 à S5. Les afférences nociceptives issues du coccyx convergent dans la corne dorsale des segments sacrés correspondants.
Cette convergence peut associer des signaux provenant :
- des structures ostéo-ligamentaires coccygiennes
- du plancher pelvien
- des tissus périnéaux
- de certaines structures viscérales pelviennes
L’interprétation corticale de ces signaux reste généralement confinée aux territoires correspondant aux métamères sacrés.
La douleur projetée peut ainsi être ressentie vers :
- le périnée
- l’anus
- les fesses
- la face postérieure de cuisse
- parfois la région lombaire basse
En revanche, une irradiation vers les régions cervicales ou l’épaule ne relève pas d’une projection segmentaire directe S2–S5. Elle correspondrait à un mécanisme distinct (compensation posturale globale, sensibilisation centrale, ou autre processus supra-segmentaire).
- Fogel, G. R., Cunningham, P. Y., & Esses, S. I. (2004). Coccydynia: Evaluation and management. Journal of the American Academy of Orthopaedic Surgeons, 12(1), 49–54.
- Nathan, S. T., Fisher, B. E., & Roberts, C. S. (2010). Coccydynia: A review of pathoanatomy, aetiology, treatment, and outcome. Journal of Bone and Joint Surgery (British Volume), 92-B(12), 1622–1627.
- Sandrasegaram, S., Ramaraju, S., & Narayanan, R. (2020). Chronic pelvic pain and central sensitization. Journal of Pelvic, Obstetric and Gynaecological Physiotherapy, 126, 23–31.
- Dunkley, C. R., & Brotto, L. A. (2016). Psychological treatments for chronic pelvic pain. Clinical Obstetrics and Gynecology, 59(3), 558–571.


